Kolano jest największym stawem w organizmie człowieka. Często jest postrzegane jako prosty zawias działający w kierunku zgięcia i wyprostu w jednej płaszczyźnie. W rzeczywistości tak nie jest. Kolano porusza się w trzech płaszczyznach – zarówno w kierunku zgięcia i wyprostu, ale także w kierunku przywiedzenia i odwiedzenia oraz rotacyjnie. Ma też szereg innych specyficznych cech i uwarunkowań, które czynią z niego staw niemal doskonały – tak twierdzi dr n. med. Paweł Ambroziak – specjalista Form w dziedzinie ortopedii i traumatologii narządu ruchu oraz medycyny sportowej, specjalizujący się szczególnie w leczeniu stawów kolanowych – chirurgii kolana.
Przedstawiamy Państwu tekst, powstały na na podstawie obszernego wywiadu z dr. Ambroziakiem, poświęcony specyfice, diagnostyce i leczeniu chorób oraz urazów okolicy stawu kolanowego.
Na czym polega specyfika budowy anatomicznej kolana?
Budowa stawu kolanowego zapewnia narządowi ruchu człowieka ogromne możliwości dostosowania się do podłoża w czasie naszego przemieszczania się i lokomocji opartej na dwóch kończynach dolnych. Ale jednocześnie, właśnie te trzy stopnie swobody wspomniane we wstępie czyli zgięcie i wyprost, odwiedzenie i przywiedzenie oraz rotacja mogą doprowadzać do wzrostu obciążeń w okolicy kolana i dalej przekładać się na skłonność do urazów oraz zmian zwyrodnieniowych i przeciążeniowych.
Kolano składa się z trzech przedziałów, z których każdy ma inną specyfikę i jest narażony na nieco inne obciążenia, inaczej pracuje w zależności od indywidualnej geometrii i „urody” anatomicznej. W związku z tym ma bardzo indywidualne skłonności do uszkodzeń.
Staw kolanowy jest dość skomplikowanym połączeniem trzech ważnych kości z punktu widzenia lokomocji i przenoszenia ciężaru całego ciała – każda z nich podlega dużym i ciągłym oddziaływaniom tych sił.
Większość powierzchni stawu kolanowego, które ze sobą współpracują, pokryta jest chrząstką, czyli naturalnie doskonałą, gładką i niezwykle śliską powierzchnią. Zapewnia ona ruch z minimalnym tarciem. Tkanka ta – choć doskonała pod kątem swojej funkcji, bardzo słabo się regeneruje i jest trudna w leczeniu.
Aby staw kolanowy działał prawidłowo i możliwie długo wszystkie jego elementy muszą współgrać ze sobą możliwie bezbłędnie. Zdolność kolana do kompensacji zaburzeń określonych funkcji jest stosunkowo niewielka i dosyć krótkotrwała – jeżeli dochodzi do sytuacji upośledzenia któregoś z „podzespołów” kolana, przekłada się to na zaburzenie pracy wszystkich pozostałych i w efekcie całego stawu. Bardzo często uruchamia to mechanizm „błędnego koła” i rozwoju dalszych uszkodzeń prowadzących do degeneracji funkcji stawu.
Kolano ma także bardzo osobniczy charakter jeśli chodzi o budowę anatomiczną. Jego poszczególne elementy, krzywizny i połączenia są inne praktycznie u każdego pacjenta i różnice te mają znaczący wpływ na diagnozowanie oraz leczenie.
Wszystkie wymienione cechy sprawiają, że pomimo ogromnej doskonałości anatomicznej i konstrukcyjnej, staw kolanowy jest bardzo podatny na zwyrodnienia czemu dodatkowo sprzyja codzienne poddawanie kolana siłom, które w bardzo złożony sposób mogą przekładać się na jego predyspozycje do urazów i chorób.
Jak zbudowane jest kolano?
Pod względem budowy anatomicznej kolano stanowi połączenie kości udowej z kością piszczelową i rzepką. Składa się z tzw. trzech przedziałów:
- przedziału przyśrodkowego, czyli wewnętrznej części kolana,
- przedziału bocznego, czyli zewnętrznej części kolana,
- tzw. stawu rzepkowo-udowego, czyli połączenia rzepki z powierzchnią kości udowej.
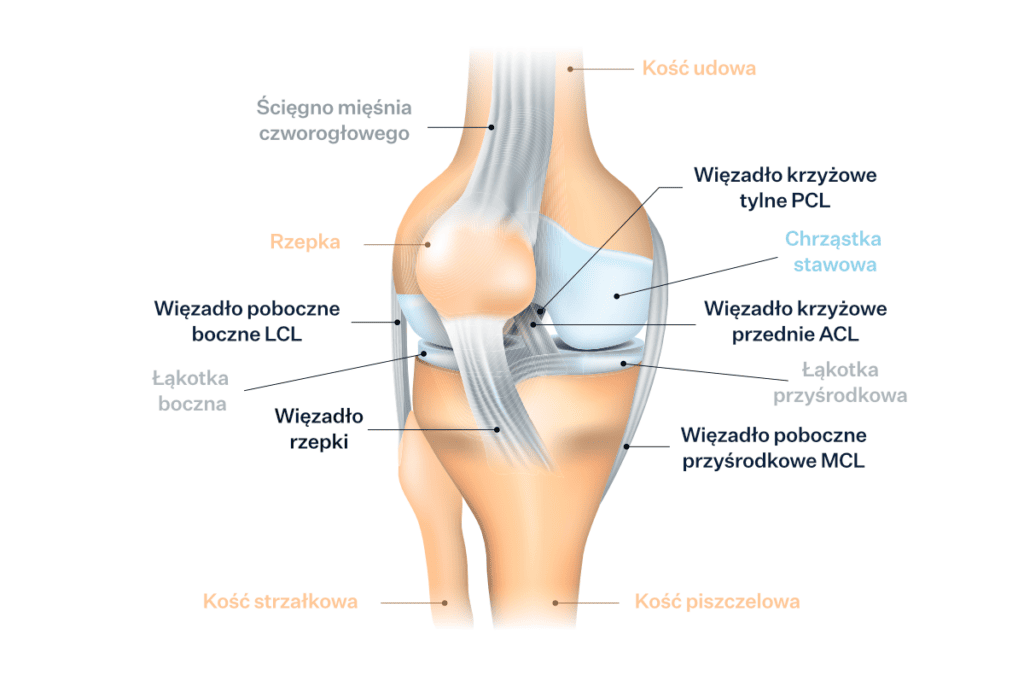
Ponadto, staw kolanowy zawiera szereg innych elementów. Najważniejsze z punktu widzenia budowy anatomicznej stawu kolanowego i wykonywanej przez niego pracy są więzadła łączące elementy kostne na sztywno oraz łąkotki, czyli struktury chrzęstno-włókniste, które dodatkowo amortyzują i stabilizują staw. W kolanie znajdują się liczne więzadła. Główne z nich to:
- więzadło krzyżowe przednie ACL,
- więzadło poboczne boczne LCL,
- więzadło poboczne przyśrodkowe MCL,
- więzadło krzyżowe tylne PCL,
- więzadło rzepki.
Jeśli chodzi o łąkotki to wyróżniamy łąkotkę boczną i przyśrodkową. Oprócz wymienionych funkcji pogłębiają one i dopasowują powierzchnię stawu kolanowego oraz stabilizują go – między innymi w czasie ruchów obrotowych (rotacyjnych), gdy staw kolanowy jest w zgięciu. Ściany stawu od wewnątrz wyściela błona maziowa, której zadaniem jest produkcja płynu odpowiedzialnego za nawilżanie i odżywianie chrząstki a także dodatkową redukcję tarcia pomiędzy strukturami kostnymi w stawie.
Wszystkie powierzchnie wchodzące w skład budowy kolana i bezpośrednio ze sobą pracujące pokryte są chrząstką szklistą, czyli naturalnie doskonałą, gładką i śliską powierzchnią, która zapewnia ruch możliwie bez tarcia. Wszystkie wymienione elementy muszą współgrać ze sobą. Jeżeli dochodzi do sytuacji niedyspozycji jednego z nich przekłada się to na zaburzenie pracy wszystkich pozostałych i prowadzi do degradacji poszczególnych elementów, a z czasem do upośledzenia funkcji całego stawu. Ze względu na duże obciążenia i praktycznie „ciągłą eksploatację” stawów kolanowych, procesy te mogą następować dość szybko i wpływają znacząco na codzienne życie i funkcjonowanie pacjenta.
Cechy osobnicze, komplikacje i nieprawidłowości budowy kolana
„Myślę, że żartobliwie można powiedzieć, iż komplikacją w kolanie jest sam człowiek, to znaczy, że każde kolano jest inne. Zależy od architektury, czyli ukształtowania poszczególnych struktur i urody samego kolana, ukształtowania powierzchni stawowych, konstrukcji całej nogi i w ogóle wymiarów oraz budowy właściciela tej nogi”.
Przytoczona wypowiedź dr. Ambroziaka zwraca uwagę na fakt, że podstawową komplikacją w budowie anatomicznej kolana jest osobnicze zróżnicowanie – każdy z nas po prostu ma inne kolana, z innymi kształtami, krzywiznami i proporcjami tkanek oraz struktur wchodzących w ich skład. I dlatego może się to bezpośrednio przekładać na predyspozycje do pewnych obciążeń, do określonych urazów i zwyrodnień, a także na ograniczenia bądź predyspozycje w uprawianiu określonych dyscyplin sportowych. Z tego też wynikają trudności w leczeniu i profilaktyce stawów kolanowych, nie są one także łatwe w przygotowaniu do dużych obciążeń sportowych. Nie ma też jednego, uniwersalnego sposobu leczenia w przypadku kłopotów z kolanem – zwłaszcza gdy pacjent ma predyspozycje w kierunku określonych nieprawidłowości. Z tego też wynika – oprócz omówionej specyfiki – podatność kolan na urazy i dolegliwości.
Zakres ruchu kolana
Jak już wspomnieliśmy kolano porusza się w trzech płaszczyznach, tak jak w geometrii przestrzennej, czyli zarówno w kierunku zgięcia i wyprostu, w kierunku przywiedzenia i odwiedzenia oraz rotacyjnie. Największy zakres ruchu kolana pozostaje rzecz jasna w tej podstawowej płaszczyźnie zgięcia i wyprostu wzdłuż osi kończyny dolnej, ale jego pełna funkcja nie będzie realizowana bez dwóch pozostałych zakresów. Widać to szczególnie na przykładzie protez stawów kolanowych starego typu, które pozwalały odtworzyć jedynie podstawowy ruch „zawiasowy”. Stosowanie tych protez nie pozwalało odtworzyć pełnego spektrum ruchu w stawie. We współczesnych protezach problem ten został rozwiązany.
Te trzy stopnie swobody ruchu w stawie kolanowym mogą doprowadzać do wzrostu obciążeń i dalej przekładać się na skłonność do uszkodzeń. W sytuacjach niesprzyjających – np. nieprawidłowego ułożenia sił zewnętrznych oddziałujących na kolano, ryzyko uszkodzeń elementów stawu znacząco wzrasta.
Diagnostyka chorób i urazów kolana
W diagnostyce kolana wykorzystujemy praktycznie wszystkie możliwości obrazowania jakie są dostępne w ogóle we współczesnej diagnostyce. Podstawą jednak zawsze powinny być ręce lekarza. Badanie palpacyjne w dużej mierze kierunkuje dalsze kroki zmierzające do trafnej diagnozy. Po przeprowadzeniu wywiadu z pacjentem i wykonaniu badania manualnego można ułożyć scenariusz potencjalnych dalszych działań. Zazwyczaj następnym krokiem powinno być wykonanie obrazowania rentgenowskiego. Bardzo często można spotykać się z opiniami, że RTG jest metodą przestarzałą, która nie pokazuje wszystkiego w stosunku do nowszych urządzeń. Tak nie jest. To rzeczywiście stara metoda, ale nadal bardzo aktualna i w ortopedii podstawowa.
Zdaniem dr. Ambroziaka nie powinno się pomijać badań rentgenowskich przechodząc od razu do bardziej skomplikowanych badań przy pomocy zaawansowanej techniki obrazowania. Bardzo często już sam rentgen pozwala zakończyć diagnostykę kolana lub ukierunkować na inne sposoby obrazowania bez dodatkowej straty czasu i kosztów.
Drugim bardzo częstym i użytecznym badaniem w diagnostyce urazów kolana jest ultrasonografia. Można ją traktować w gabinecie jako „trzecie oko” ortopedy oraz jako pomoc w małoinwazyjnych zabiegach przeprowadzanych ambulatoryjnie typu nakłucia i podawanie kierunkowane leków do stawu. USG ma jednak w diagnostyce kolana pewne ograniczenia. Po pierwsze nie wszędzie można zajrzeć ze względu na ograniczenia dostępu w samym wnętrzu stawu. Często także ultrasonografia pokazuje tkanki przeszacowując lub niedoszacowując uszkodzenia.
W takich sytuacjach następnym krokiem jest obrazowanie przy pomocy rezonansu magnetycznego. Jest to badanie obiektywne, które nie podlega zasadniczo potencjalnym błędom ludzkim. Pozwala ocenić w kategoriach bezwzględnych i obiektywnych jakość tkanek, zakres uszkodzeń, zapewnia także dokładny wgląd we wszystkie zakamarki stawu.
Ograniczeniem tej metody są obawy lub lęk pacjenta przed wejściem do urządzenia. Badanie to nie będzie również możliwe do przeprowadzenia u pacjentów, którzy mają stymulatory serca lub inne elementy wszczepienne uniemożliwiające wejście w pole magnetyczne.
Kolejnym krokiem, kolejnym sposobem obrazowania i diagnostyki kolana jest tomografia komputerowa. Jest to badanie zapewniające bardzo precyzyjne obrazowanie kości, ale też przy pewnych modyfikacjach umożliwia obrazowanie pozostałych tkanek, czyli chrząstek i łąkotek. Szczególnie użytecznym w takim właśnie celu jest tomografia z podaniem kontrastu dostawowego.
Tomografia nie jest badaniem tak precyzyjnym jak rezonans magnetyczny, ale bardzo często zupełnie wystarczające – szczególnie u pacjentów, u których nie możemy sobie pozwolić na diagnostykę urazów kolana przy pomocy rezonansu.
W sytuacjach bardziej skomplikowanych niejednokrotnie możemy używać jeszcze innych metod jak np. scyntygrafia. W sytuacjach poszukiwania ukrytych infekcji w obrębie narządu ruchu, możemy skorzystać z scyntygrafii ze znakowanymi leukocytami. Jest to badanie polegające na tym, że na komórki odpornościowe naniesiony jest izotop, który osiadając w miejscu podejrzanym albo obarczonym infekcją wskazuje nam to miejsce, nawet jeśli z zewnątrz nie jesteśmy w stanie go jednoznacznie zidentyfikować.
Portfolio metod diagnostycznych jest bardzo szerokie i nie ma jednej, najlepszej albo uniwersalnej metody. Bardzo często można spotkać się w gabinecie z komentarzami pacjenta: „ja mam już rezonans, bo on jest najlepszy”. Nie jest tak. Badania obrazowe są narzędziem wykorzystywanym w określonym celu i właśnie powinniśmy zaczynać przede wszystkim od badania rękami ortopedy – po to, żeby przede wszystkim fachowo ustalić, co chcemy dalej uzyskać.
Urazy i przewlekłe choroby kolana a stany ostre
Tego typu podział, czyli rozróżnienie uszkodzeń urazowych, nagłych z ostrym przebiegiem i schorzeń oraz dolegliwości przewlekłych dotyczy wszystkich okolic narządu ruchu człowieka. Staw kolanowy nie jest tutaj wyjątkiem.
Jeśli chodzi o uszkodzenia i przewlekłe choroby kolana, wynikają one najczęściej z – nazwijmy to, posługując się analogią motoryzacyjną – sumy kilometrów, wieku i przebiegu eksploatacji. Chodzi oczywiście o to jak długo, jak intensywnie i z jakimi obciążeniami używamy naszych nóg. Ale też na to nakładają się indywidualne możliwości, indywidualne predyspozycje, indywidualna wytrzymałość tkanek i indywidualne cechy budowy anatomicznej naszych kolan.
Możemy sobie wyobrazić dwóch takich samych pacjentów pod względem geometrii i kształtu ich kolan, ale tkanki jednego będą bardziej wytrzymałe niż drugiego, co będzie wpływało na predyspozycje tego, który ma tkanki słabsze do szybszego powstania uszkodzeń bądź urazów kolana i rozwoju patologii. Podobnie rzecz się będzie miała z wszelkimi anomaliami w budowie stawów lub ich części, ale także całych kończyn. Dobrym przykładem takich nieprawidłowości jest zaburzenie osiowości kończyn dolnych, które prędzej czy później musi doprowadzić do patologii w obrębie stawów kolanowych.
Predyspozycje do urazów kolana
Jeśli chodzi o predyspozycje i możliwość rozwoju uszkodzeń urazowych, na pewno ogromną rolę tutaj odgrywa ekspozycja na ryzyko. Osoby, które żyją aktywnie, intensywnie się poruszają, a ich narząd ruchu – w tym szczególnie kolana – poddawane są szczególnym siłom lub przeciążeniom są z definicji bardziej narażone na ryzyko urazów.
Czynnikami ryzyka są tu szczególnie sport i praca fizyczna oparta o pracę nóg (np. prace, w czasie których długo stoimy, klęczymy bądź jesteśmy w pozycji kucznej).
Według dr. Ambroziaka można wydzielić 3 grupy pacjentów zwiększonego ryzyka urazów kolana:
- pacjenci z zaburzeniami anatomicznymi i słabszymi tkankami,
- pacjenci narażeni na czynniki zewnętrzne występujące w sporcie, w pracy fizycznej, bądź w nieostrożnym podejściu do życia,
- pacjenci, którzy ulegli urazom, które nie przybrały formy ostrej, ale pozostawiły swój ślad w postaci nadwyrężenia bądź drobniejszych, zadawnionych urazów.
Najczęstsze urazy i dolegliwości kolana
Do najczęstszych urazów kolana należą:
- skręcenie kolana,
- zwichnięcie kolana (wysokoenergetyczna i poważniejsza postać skręcenia),
- uszkodzenia łąkotek,
- zwichnięcie rzepki i niestabilność rzepki w następstwie jej zwichnięcia,
- niestabilność nieurazowa rzepki,
- złamanie rzepki,
- uszkodzenie chrząstki stawowej,
- zespoły przeciążeniowe kolana – np. kolano biegacza,
- złamanie nasady bliższej kości piszczelowej,
- złamanie nasady dalszej kości udowej (złamanie kłykcia).
Najbardziej rozpowszechnione operacje kolana
Kolano, nie tylko ze względu na swoją budowę anatomiczną i liczne uwarunkowania, o których powiedzieliśmy, ale przede wszystkim ze względu na obciążenia, które przenosi – ich intensywność i ciągłość (chodzenie, stanie, sumaryczny czas, który spędzamy na nogach) – jest szczególnie predestynowane do leczenia zabiegowego i operacyjnego. Staw kolanowy, w którym doszło do zwyrodnienia bądź urazu bardzo trudno się rehabilituje. Szerokie możliwości fizjoterapii, które są znaczne w przypadku kręgosłupa, barku, ręki – nie zawsze są wystarczające w odniesieniu do kolan. Stąd częste wskazania do leczenia operacyjnego. Do najczęstszych zabiegów operacyjnych w okolicy kolana należą:
- artroskopia kolana,
- szycie bądź rekonstrukcje łąkotek,
- rekonstrukcje chrząstki,
- osteotomie kości udowej i piszczelowej.
Osobną grupę operacji stanowią bardzo rozpowszechnione rekonstrukcje więzadeł kolana. Są to:
- rekonstrukcja więzadła krzyżowego przedniego ACL,
- rekonstrukcja więzadła pobocznego bocznego LCL,
- rekonstrukcja więzadła pobocznego przyśrodkowego MCL,
- rekonstrukcja więzadła krzyżowego tylnego PCL,
- rekonstrukcja więzadła rzepki.
Wskazania do operacji – kiedy należy operować kolana?
Na pewno – „podręcznikowo” – można stwierdzić, że są pewne podstawowe kryteria bądź grupy uszkodzeń, kiedy operacja kolana będzie niezbędna; wskazania do przeprowadzenia jej są bezsporne. Właściwie w każdym przypadku będą to urazy typu: złamania otwarte, uszkodzenie naczyń i uszkodzenie nerwów.
Bardzo często mamy do czynienia z przypadkami, w których wskazania do operacji powinny być zindywidualizowane. Są pewne grupy uszkodzeń, które wymagają pilnego postępowania, mimo że nie dają objawów – powiedzmy dramatycznych – są to np. zerwania więzadeł.
Wskazanie do operacji kolana zależy także od wieku pacjenta, jego ogólnego stanu zdrowia oraz potrzeb życiowych. W takich przypadkach można sobie wyobrazić dwóch pacjentów z podobnym urazem, ale dla jednego z nich wskazana będzie operacja, a dla drugiego zachowawcze leczenie kolana połączone ze współpracą z fizjoterapeutą. To bardzo indywidualne kwestie, o których decyduje się w gabinecie ortopedy po wnikliwym wywiadzie i badaniach diagnostycznych.
Zjawisko „przeczekiwania operacji” i operacje przedwczesne
Dr Ambroziak bardzo często spotyka się ze stwierdzeniem/opinią krążącą wśród pacjentów, że operacyjne leczenie kolana to ostateczność. Zdaniem doktora tak nie jest – szczególnie w dobie współczesnej, nowoczesnej i zaawansowanej ortopedii. Jest to po prostu uproszczenie mijające się z prawdą.
„Mamy tutaj do czynienia ze zjawiskiem, które można potocznie nazwać przeczekiwaniem operacji. Jest ono negatywne i nie prowadzi do dobrych rezultatów. Czekanie na ostateczność, na samoistne rozwiązanie problemu lub nieskuteczne działania zachowawcze, najczęściej doprowadza do sytuacji, w której już niewiele jest do zrobienia – w której specjalista ortopeda jest już bezradny, gdyż zmiany są tak znaczne i rozległe, że ingerencja operacyjna jest bezcelowa. Ale też podjęcie pochopne decyzji o operacji albo podjęcie decyzji o operacji w nieodpowiednim momencie, może wywołać więcej problemów niż bylibyśmy mogli mieć, gdybyśmy takiego pacjenta w ogóle nie zaczynali leczyć w sposób operacyjny.”
„…wracam znowu do tego, o czym powiedziałem poprzednio, że to jest indywidualna decyzja (chodzi o wskazanie do operacji – przyp. red.). Na pewno nie proponowałbym czekać na ostateczność, bo wtedy można sobie zafundować po prostu większe, bardziej skomplikowane, ryzykowne i droższe leczenie. Ale też podjęcie pochopnie takiej decyzji może być błędem. Myślę, że tutaj też trzeba się kierować nazwijmy to – kalendarzem urazu – czasem, w którym on nastąpił i przebiegiem okresu bezpośrednio po tym fakcie. Wykonanie operacji w nieodpowiednim momencie może być gorsze niż w ogóle nie podjęcie leczenie. Mówię o sytuacjach, w których pacjent jest nieprzygotowany do operacji, albo po prostu się nie nadaje ze względu na stan ogólny bądź stan okolicy.”
Operacje kolana: inwazyjne i małoinwazyjne
Operacje małoinwazyjne i na otwarto są dzisiaj elementem standardowym w arsenale ortopedy. Z pewnością nie można powiedzieć, że jedne są lepsze od drugich. Nie ma takiego wartościowania. To są metody do osiągnięcia określonego celu leczenia w możliwie bezpieczny, skuteczny i wygodny sposób (jak najmniej uciążliwy dla pacjenta przyp. red.). Na pewno współczesna ortopedia stara się minimalizować uraz (traumatyzację) tkanek otaczających miejsce operacji. Bardzo często korzysta się z metod małoinwazyjnych, czyli tak zwanych endoskopowych, które polegają na tym, że po wykonaniu punktowych dostępów przez skórę i wprowadzeniu sprzętu optycznego do stawu można wizualizować całe jego wnętrze. Jest to metoda bardzo dobra, umożliwiająca ogromny zasięg i zapewniająca duże możliwości rekonstrukcyjne w stawie, ale nie jest stuprocentowa. Niejednokrotnie lepiej i bezpieczniej dla pacjenta jest wykonać operację kolana na otwarto.
Wybór metody powinien być dostosowany do oczekiwań pacjenta, diagnozy i celu leczenia, który ma zostać osiągnięty. Nie bez znaczenia pozostają także umiejętności i doświadczenie ortopedy, które w przypadku operacji endoskopowych są absolutnie kluczowe.
Trzeba jednak bardzo mocno podkreślić fakt, że kolano było pierwszym stawem w ogóle w historii ortopedii, który był wziernikowany. Na tej podstawie powstała w ogóle metoda artroskopowa w ortopedii, którą dzisiaj powszechnie i z powodzeniem stosuje się w innych okolicach narządu ruchu. Paradoksalnie w sposób małoinwazyjny, czyli endoskopowo, można zajrzeć i dotrzeć narzędziami w więcej zakamarków kolana niż w metodach na otwarto, nawet jeśli kolano zostałoby otwarte całkowicie. Zasięg metod artroskopowych jest zatem większy jeśli chodzi o miejsca trudne w dostępie w porównaniu z metodami nieendoskopowymi.
Staw kolanowy doskonale się do tego typu zabiegów nadaje i przynoszą one nie tylko bardzo dobre rezultaty samych operacji, ale także, dodatkowo wiążą się z mniejszymi dolegliwościami pacjenta po operacji kolana, skracają czas powrotu do sprawności, wpływają pozytywnie na skuteczność i przebieg fizjoterapii.