Najważniejsze informacje z artykułu:
- Endoprotezoplastyka to zabieg polegający na wymianie zniszczonego stawu barkowego na sztuczne komponenty, co pozwala przywrócić jego naturalną biomechanikę.
- Operację wykonuje się u pacjentów z zaawansowanymi zwyrodnieniami, martwicą lub po ciężkich urazach, gdy ból staje się nie do zniesienia i blokuje ruch.
- Wybór implantu zależy od stanu mięśni: proteza anatomiczna naśladuje naturę, natomiast odwrócona przejmuje funkcję zniszczonych ścięgien, wykorzystując do ruchu mięsień naramienny.
- Współczesne techniki (np. modele beztrzpieniowe) są mniej inwazyjne, co oszczędza kości pacjenta i ułatwia późniejszą rekonwalescencję.
- Sukces leczenia zależy od połączenia precyzyjnej operacji z systematyczną rehabilitacją, dzięki której pacjent odzyskuje siłę i zakres ruchu w ramieniu.
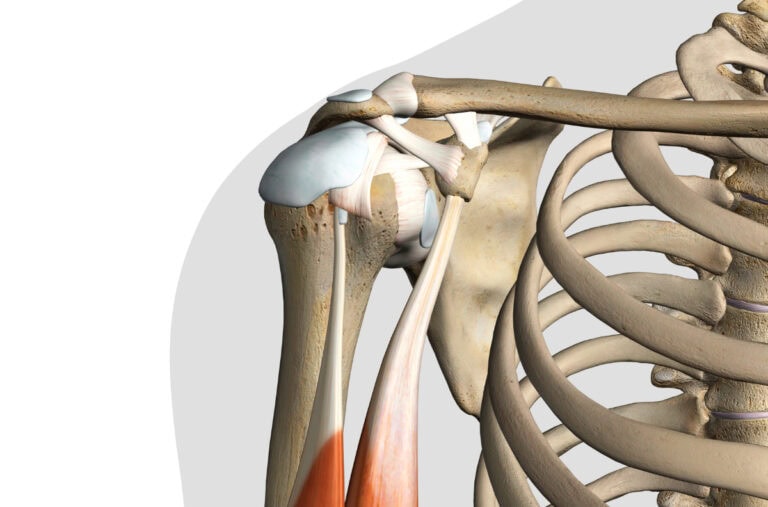
Endoprotezoplastyka barku to zaawansowana procedura ortopedyczna stosowana w leczeniu poważnych chorób zwyrodnieniowych, pourazowych i zapalnych w obrębie – najczęściej – stawu ramienno-łopatkowego (największego stawu w obrębie barku, z największym zakresem ruchu). Liczba operacji tego typu dynamicznie rośnie na całym świecie, również Polsce szczególnie w ostatnich latach. Ma to niewątpliwie związek z postępem technik chirurgicznych i rozwojem implantów, które pozwalają skuteczniej przywracać funkcję barku.
Dla wielu pacjentów zabieg endoprotezoplastyki barku jest prawdziwym przełomem – znosi przewlekły ból, poprawia lub odbudowuje funkcję stawu, przywraca sen i codzienną samodzielność. Pozwala znowu sięgać po przedmioty z górnych półek, mieszać potrawy w czasie gotowania, zapiąć stanik, zawiązać buty czy podnieść dziecko – jednym słowem znów bez bólu unosić ramiona. To moment, gdy pacjent odzyskuje sprawność, której nie udało się przywrócić dzięki klasycznej ortopedii czy chirurgii rekonstrukcyjnej.
W Polsce endoprotezoplastyka barku wciąż jest mniej powszechna niż w krajach Europy Zachodniej, USA czy Japonii. Jest też mniej popularna niż endoprotezoplastyka biodra. Wiele osób obawia się rozległości zabiegu, długiej rekonwalescencji lub ograniczeń ruchu. Tymczasem nowoczesne protezy barku umożliwiają dziś minimalną ingerencję w kości i tkanki miękkie barku, szybki powrót do sprawności i precyzyjne odtworzenie naturalnej biomechaniki stawu.
Zapraszamy do zapoznania się z artykułem-kompendium, który w przystępny i rzetelny sposób przybliża temat współczesnej endoprotezoplastyki barku – jej wskazań, technik, typów protez i efektów leczenia. W jego opracowaniu uczestniczył dr Maciej Miszczak – jeden z nielicznych w Polsce specjalistów w zakresie ortopedii i chirurgii barku, lekarz specjalista w Grupie Lekarskiej Form, z wieloletnim doświadczeniem klinicznym w diagnostyce i leczeniu operacyjnym, w tym właśnie w zaawansowanej endoprotezoplastyce barku.
W artykule znajdą Państwo fragmenty rozmowy z dr Miszczakiem, które stanowią komentarz i ilustrację do omawianych zagadnień, a także najnowsze dane oparte na wiarygodnych źródłach naukowych.
Co to jest endoprotezoplastyka barku?
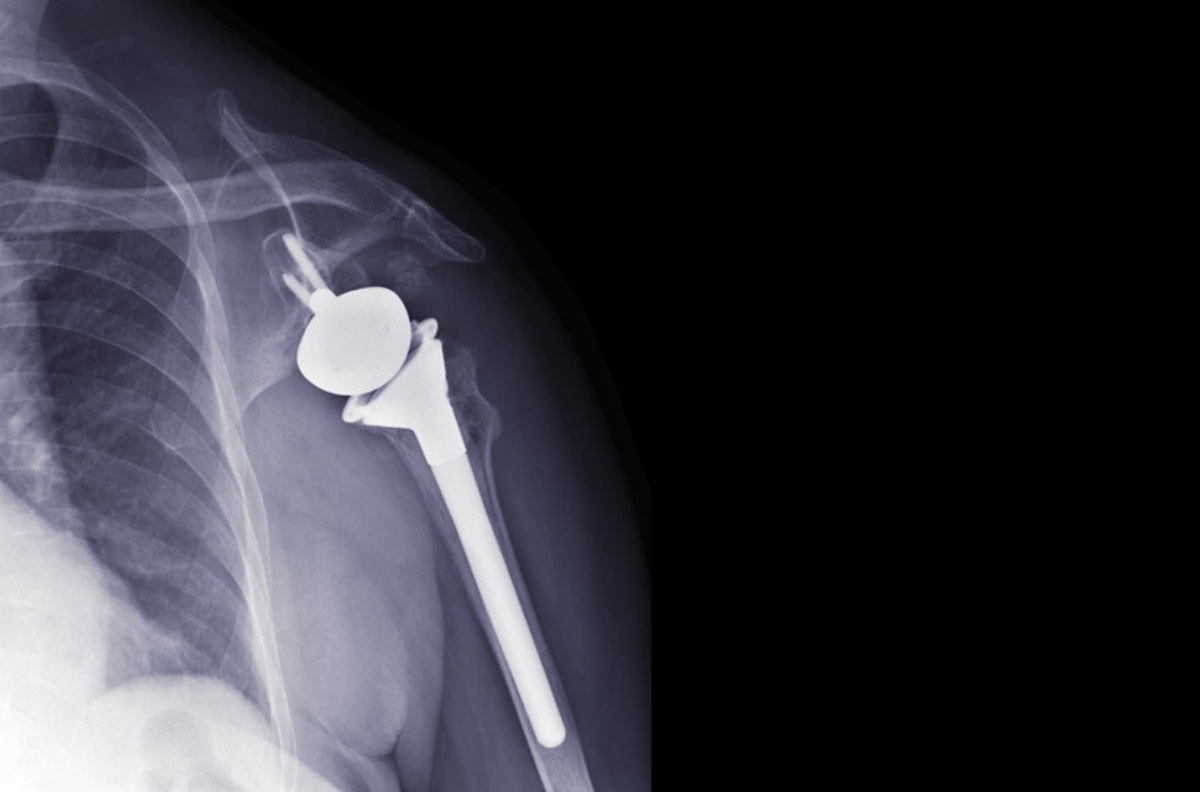
Endoprotezoplastyka barku, nazywana również wymianą stawu ramienno-łopatkowego lub potocznie protezoplastyką stawu ramiennego, to zabieg chirurgiczny polegający na zastąpieniu uszkodzonych, zniszczonych chorobowo bądź zdeformowanych powierzchni stawowych lub innych elementów stawu – sztucznymi implantami. W praktyce oznacza to wymianę głowy kości ramiennej, panewki łopatki lub powierzchni stawowych na komponenty metalowe, polietylenowe lub ceramiczne.
Zabieg ten wykonuje się, gdy leczenie zachowawcze (fizjoterapia, iniekcje dostawowe, leczenie biologiczne, farmakoterapia) lub chirurgia naprawczo-rekonstrukcyjna nie przynoszą efektu, a dolegliwości bólowe oraz ograniczenie ruchu uniemożliwiają pacjentowi normalne funkcjonowanie.
W zależności od stanu tkanek, rodzaju uszkodzenia, stopnia zmian w stawie i wieku pacjenta stosuje się różne, odpowiednio dobierane typy implantów.
Po co wykonuje się endoprotezoplastykę barku?
Jest to skuteczna metoda zatrzymania rozwoju i leczenia szeroko rozumianej choroby zwyrodnieniowej (artrozy) w obrębie barku oraz likwidacja jej skutków. Celem leczenia z wykorzystaniem endoprotez barku jest trwała eliminacja bólu, przywrócenie funkcji i sprawności ruchowej stawu ramienno-łopatkowego i całego barku jako kompleksu stawów oraz poprawa biomechaniki pojedyńczego stawu i w efekcie całego barku (odtworzenie prawidłowej osi i zakresu ruchu).
Nowoczesne protezy barku – projektowane z wykorzystaniem technologii 3D, symulacji komputerowych i planowania przedoperacyjnego opartego na tomografii – pozwalają dziś na precyzyjne odtworzenie anatomii i osi ruchu leczonego stawu, co przekłada się na naturalne lub zbliżone do naturalnych cechy: zakres ruchu, funkcję i siłę.
Jak podkreśla dr Maciej Miszczak, współczesne podejście to kompleksowe „ratowanie stawu”, obejmujące nie tylko wymianę zużytych powierzchni stawowych, lecz także zachowanie lub rekonstrukcję tkanek miękkich, takich jak stożek rotatorów czy obrąbek stawowy, które są kluczowe dla prawidłowego funkcjonowania barku. Dzięki temu nowoczesne zabiegi nie są już wyłącznie „ostatnią deską ratunku”, lecz świadomie planowanym etapem leczenia funkcjonalnego, umożliwiającego szybki powrót do codziennej aktywności, pracy, a nawet sportu.
Wskazania do endoprotezoplastyki barku
W endoprotezoplastyce barku można mówić o ewolucji wskazań – począwszy od leczenia jedynie poważnych urazów po leczenie zmian przewlekłych i niestabilności. Początkowo protezy stosowano głównie w leczeniu złożonych złamań nasady bliższej kości ramiennej, szczególnie u pacjentów starszych, u których anatomiczna rekonstrukcja była niemożliwa. W takich sytuacjach endoproteza pełniła funkcję „ratującą staw” – pozwalała zachować podstawową ruchomość, uniknąć zrostów w nieprawidłowej pozycji i złagodzić ból. Była ratunkiem przed kalectwem.
Z biegiem lat – wraz z rozwojem implantologii, badań nad materiałami i doskonaleniem technik obrazowania – zakres wskazań znacząco się rozszerzył. Obecnie endoprotezoplastyka barku znajduje zastosowanie nie tylko w leczeniu i likwidacji skutków urazów, ale również w:
- chorobie zwyrodnieniowej stawu barkowego (osteoarthritis),
- martwicy głowy kości ramiennej (osteonecrosis),
- uszkodzeniach pourazowych i pooperacyjnych,
- reumatoidalnym zapaleniu stawów (RZS),
- chorobach autoimmunologicznych,
- niewydolności lub masywnych uszkodzeniach stożka rotatorów,
- niepowodzeniach wcześniejszych operacji rekonstrukcyjnych.
Ta ewolucja wskazań postępowała równolegle z rozwojem technologii i konstrukcji implantów – od klasycznych, długotrzpieniowych protez metalowych po nowoczesne, oszczędzające tkanki systemy stemless i resurfacingowe, które można wszczepiać wcześniej, zanim dojdzie do całkowitej destrukcji stawu.
Nowe rozwiązania, takie jak systemy mocowane w górnej części kości ramiennej bez długiego trzpienia pozwalają zminimalizować utratę tkanki kostnej, zachować rezerwy strukturalne i w razie potrzeby przeprowadzić operacje rewizyjne w przyszłości.
Cele nowoczesnej endoprotezoplastyki barku: ból, funkcja, biomechanika
Nowoczesna endoprotezoplastyka barku nie polega już jedynie na mechanicznym „wstawieniu protezy”, lecz na odtworzeniu złożonej dynamiki barku – układu kilku współpracujących stawów o ogromnym zakresie ruchu i unikalnej budowie (tzw. kompleks stawów zawieszonych).
W zdecydowanej większości przypadków – jak wspomniano – zabieg dotyczy stawu ramienno-łopatkowego, który jest głównym elementem odpowiadającym za ruchomość barku.
Aby staw ten działał prawidłowo, konieczne jest zachowanie trzech kluczowych warunków:
- gładkich i odpowiednio grubych powierzchni stawowych,
- prawidłowego anatomicznego ustawienia głowy kości ramiennej względem panewki łopatki – bez nadmiernego luzu i z zachowaniem optymalnego dystansu,
- właściwego napięcia mięśni i więzadeł, dzięki któremu głowa może obniżać się w stawie, ramię unosić, a ruch pozostaje płynny, silny i stabilny.
Te elementy tworzą tzw. równowagę dynamiczną barku. Gdy którykolwiek z nich zawiedzie – w wyniku urazu, przeciążenia, zwyrodnienia lub zapalenia – dochodzi do zaburzenia funkcji i rozwoju choroby stawu. Dlatego współczesne leczenie ma na celu ratowanie całego stawu – nie tylko mięśni i obrąbka (czyli „uszczelki” stawowej), ale także powierzchni stawowych, których zniekształcenie podtrzymuje ból i stan zapalny.
Na tych zasadach opiera się nowoczesna endoprotezoplastyka barku. Jej celem nie jest już samo „zastąpienie” zniszczonego stawu, lecz przywrócenie jego biomechanicznej harmonii. Nowe generacje implantów – dzięki precyzyjnemu odwzorowaniu kształtu głowy kości ramiennej, kąta nachylenia panewki i napięcia mięśni – pozwalają dziś odtworzyć naturalną kinematykę barku, skutecznie znosząc ból i przywracając siłę oraz stabilność ruchu.
W celu uzyskania trwałego efektu leczenia z wykorzystaniem endoprotezoplastyki, chirurg musi zachować lub przywrócić:
- prawidłowe napięcie mięśni (szczególnie stożka rotatorów),
- optymalne ustawienie głowy względem panewki,
- równowagę między stabilnością a zakresem ruchu,
- oraz płynny ślizg stawowy bez nadmiernego tarcia.
Celem jest bark bez bólu, silny i stabilny, pozwalający na możliwie nieograniczoną aktywność funkcjonalną. Nowoczesne systemy implantów oferują różne kąty offsetu, konfiguracje panewki i głowy, a także powierzchnie o zróżnicowanej chropowatości i powłoce biologicznej sprzyjającej osteointegracji (stabilnym wrośnięciu w kość pacjenta). Wszystko to sprawia, że współczesne endoprotezy nie tylko „zastępują” chore/zużyte elementy stawu, ale aktywnie przywracają naturalną biomechanikę barku.
Jak podsumowuje dr Miszczak: „Kiedyś protezy barku ratowały – dziś mają nie tylko ratować i chronić przed bólem, ale także usprawniać. Pozwalają wcześniej interweniować, wcześniej poprawiać funkcjonalność i tym samym zachować anatomię stawu, nie dopuszczając do zaawansowanego stadium.”
Współczesne rodzaje endoprotez barku
Obecnie stosuje się trzy podstawowe rodzaje endoprotez barku. Począwszy od protez anatomicznych, przez odwrócone (tzw. reverse shoulder arthroplasty), po krótko-trzpieniowe i powierzchniowe (kapoplastyczne, endoprotezoplastyka powierzchniowa barku), które pozwalają zachować maksymalnie dużo własnej tkanki kostnej i dają możliwość ponownych operacji w przyszłości – jeśli wystąpi taka konieczność.
Endoproteza anatomiczna barku
Idea zastosowania: odtworzenie naturalnej („anatomicznej”) geometrii stawu ramienno-łopatkowego, tak aby środek rotacji i relacje tkanek były jak najbardziej zbliżone do naturalnego stanu fizjologicznego.
Efekt: likwidacja bólu, mięśnie stożka rotatorów mogą znów centrować głowę kości ramiennej w panewce.
Elementy:
- Komponent głowy kości ramiennej – metal, rzadziej ceramika, mocowany trzpieniowo (trzpień długi/krótki), krótkotrzpieniowo lub beztrzpieniowo/stemless (osadzenie metafyzarne).
- Komponent panewkowy – najczęściej polietylen zakotwiony w łopatce (cementowo lub bezcementowo z porowatą powłoką/augmentami), odtwarza „gniazdo” dla głowy kości ramiennej.
Warianty:
- Hemiartroplastyka anatomiczna – wymienia się tylko głowę (np. wybrane złamania, wczesna martwica z dobrym stanem zachowania panewki).
- Anatomiczna całkowita wymiana (TSA) – wymieniamy głowę wraz panewką; jest to „złoty standard” przy pierwotnej chorobie zwyrodnieniowej z funkcjonalnym stożkiem rotatorów.
Wskazania do stosowania endoprotez anatomicznych
Protezy tego typu mają największy sens w kilku określonych przypadkach.
- Pierwotna choroba zwyrodnieniowa stawu barkowego z zachowanym stożkiem rotatorów.
- Martwica głowy kości ramiennej, szczególnie gdy panewka jest zachowana lub możliwa jest jej bezpieczna wymiana (TSA).
- Złożone złamania nasady bliższej kości ramiennej, gdy odtworzenie anatomii jest niewykonalne (często hemiartroplastyka); TSA rozważana jest przy dobrej jakości panewki i stożka rotatorów.
- Reumatoidalne i inne zapalne artropatie – jeśli stożek jest wydolny i panewka daje się stabilnie osadzić.
- Artrozy pourazowe / pooperacyjne z dobrze zachowanym stożkiem rotatorów .
Wymagania przy endoprotezie anatomicznej barku
- Sprawny stożek rotatorów – zwłaszcza brak nieodwracalnych uszkodzeń; izolowane, niewielkie uszkodzenie nadgrzebieniowego bywa akceptowalne. Bez prawidłowej centralizacji głowy rośnie ryzyko konfliktu i poluzowania panewki.
- Czynny i wydolny układ mięśniowy (zwłaszcza podłopatkowy) oraz prawidłowa funkcja nerwowa.
- Brak aktywnej infekcji (bezwzględne przeciwwskazanie).
Kiedy użycie protezy anatomicznej barku jest dyskusyjne lub niedopuszczalne?
- Nieodwracalny deficyt stożka rotatorów / artropatia stożka – TSA staje się ryzykowna (wysokie ryzyko migracji głowy i poluzowania panewki); preferowana zwykle proteza odwrócona.
- Znaczna utrata kości panewki uniemożliwiająca stabilne osadzenie komponentu (bez możliwości bezpiecznej rekonstrukcji/augmentacji).
- Neuropatyczny staw, ciężkie uszkodzenia neurologiczne.
- Aktywna/świeża infekcja lub niewyrównane infekcje ogniskowe.
Endoproteza odwrócona barku (reverse shoulder arthroplasty)
Idea zastosowania i biomechanika: proteza odwrócona została opracowana, by umożliwić funkcjonalne unoszenie ramienia u pacjentów z niewydolnym stożkiem rotatorów. Jej koncepcję zaproponował w latach 80. XX wieku Paul Grammont, a klucz polega na odwróceniu anatomicznych relacji stawu:
- po stronie łopatki montuje się kulisty element („głowę”) zwany glenosferą,
- po stronie kości ramiennej – wklęsłe gniazdo (czaszę) mocowane do trzpienia lub krótkiego komponentu.
W wyniku tego odwrócenia środek rotacji przesuwa się przyśrodkowo i ku dołowi, co zwiększa ramię dźwigni mięśnia naramiennego. Dzięki temu to właśnie mięsień naramienny przejmuje funkcję unoszenia i zginania ramienia, zastępując niesprawny stożek rotatorów. Nowa biomechanika nie odtwarza w pełni naturalnego ruchu barku, ale pozwala odzyskać bezbolesny zakres ruchu w górę i do przodu, umożliwiający funkcjonowanie i wykonywanie codziennych czynności.
Budowa i elementy
- Glenosfera – kulisty element mocowany do łopatki (komponent panewkowy), często z podstawą tytanową i śrubami stabilizującymi.
- Czasza ramienna (liner) – wklęsły komponent osadzony na trzpieniu lub krótkim module w kości ramiennej; wykonany z polietylenu lub ceramiki.
- Trzpień – mocowany cementowo lub bezcementowo, klasyczny lub system krótkotrzpieniowy bądź beztrzpieniowy (w nowoczesnych systemach).
Niektóre systemy umożliwiają modyfikację wersji, offsetu i kąta glenosfery, by lepiej dopasować ustawienie osi rotacji do indywidualnej anatomii pacjenta.
Wskazania do zastosowania endoprotez odwróconych
Proteza odwrócona znajduje zastosowanie przede wszystkim wtedy, gdy nie można zachować lub odtworzyć funkcji stożka rotatorów, czyli gdy anatomiczna proteza byłaby niestabilna lub nieskuteczna. Najczęstsze wskazania obejmują:
- artropatię stożka rotatorów (massive cuff tear arthropathy),
- nieodwracalne uszkodzenia lub zanik stożka rotatorów,
- nawracające lub przewlekłe niestabilności stawu,
- złożone złamania nasady bliższej kości ramiennej u osób starszych z niewydolnym stożkiem rotatorów,
- powikłania po wcześniejszych endoprotezoplastykach (np. poluzowanie panewki po TSA),
- reumatoidalne lub zapalne artropatie z deficytem tkanek miękkich,
- urazowe lub pooperacyjne deformacje panewki, których nie da się zrekonstruować anatomicznie.
Warunki skutecznego zastosowania endoprotez odwróconych barku
- Sprawny mięsień naramienny – jego funkcja jest kluczowa, bo to on generuje i warunkuje ruch unoszenie ramienia (przejmuje funkcję stożka rotatorów).
- Dobra jakość kości łopatki – dla stabilnego zakotwienia podstawy glenosfery.
- Brak aktywnej infekcji i stabilna okolica operacyjna.
- Odpowiednia długość szyjki kości ramiennej.
Ograniczenia i potencjalne wady endoprotez odwroconych
- Endoproteza odwrócona wymaga usunięcia większej ilości kości niż proteza anatomiczna.
- Nie odtwarza pełnej fizjologicznej rotacji zewnętrznej – ograniczenia ruchu, szczególnie w zakresie rotacji i odwiedzenia bocznego.
- Ryzyko konfliktu komponentów przy nieprawidłowym ustawieniu glenosfery.
- Ryzyko mechanicznego zużycia polietylenu i poluzowania elementów w dłuższym okresie.
- Zależność od mięśnia ramiennego – w przypadku jego niewydolności lub porażenia (np. uszkodzenie nerwu pachowego) funkcja barku może być bardzo ograniczona.
Zalety i efekty funkcjonalne
- Umożliwia unoszenie ramienia ponad głowę, nawet przy braku rotatorów.
- Daje zniesienie bólu w 90–95% przypadków.
- Zapewnia stabilność stawu i poprawę samodzielności życiowej.
Przeciwwskazana
- Czynny stożek rotatorów o dobrej jakości – preferowana wtedy proteza anatomiczna.
- Zły stan mięśnia naramiennego (porażenie, zanik).
- Zła jakość kości łopatki uniemożliwiająca stabilne mocowanie implantów.
- Aktywna infekcja lub niewyrównane ogniska zapalne.
Dlaczego proteza odwrócona jest rozwiązaniem ostatecznym i nieperspektywicznym
Zdaniem dr Macieja Miszczaka, endoprotezoplastyka odwrócona barku jest rozwiązaniem, które należy traktować wyłącznie jako ostateczność, a nie metodę pierwszego wyboru.
Zmienia ona bowiem naturalną biomechanikę barku – przesuwa oś obrotu stawu, eliminuje fizjologiczne działanie stożka rotatorów i przenosi funkcję ruchową na inne mięśnie (głównie naramienny).
Taki układ pozwala co prawda na zniesienie bólu i podstawowe unoszenie ramienia, ale nie odtwarza siły, precyzji ani pełnej koordynacji ruchu. Proteza odwrócona wymaga również usunięcia dużej ilości kości, przez co ogranicza możliwości przyszłych rewizji i napraw rekonstrukcyjnych.
Jak podkreśla dr Miszczak – w nowoczesnej chirurgii barku priorytetem powinno być zachowanie anatomii, odbudowa mięśni (szczególnie stożka rotatorów) i wymiana powierzchni stawowych, a nie trwała zmiana mechaniki stawu. Dlatego – jego zdaniem – proteza odwrócona „nie prowadzi do przodu, lecz zamyka drogę” dalszego leczenia i podtrzymywania jak największej funkcji barku.
Kapoplastyka, protezy krótkotrzpieniowe i beztrzpieniowe
Kapoplastyka, nazywana również resurfacingiem (endoprotezoplastyką powierzchniową), oraz protezy krótkotrzpieniowe, należą do grupy tzw. endoprotez oszczędzających kość (bone-preserving shoulder arthroplasty). Ich funkcją jest zastąpienie, wymiana wyłącznie zniszczonych powierzchni stawowych – głowy kości ramiennej i/lub panewki – przy minimalnej ingerencji w struktury kostne.
W przeciwieństwie do klasycznych protez trzpieniowych, w których komponent humeralny (głowa kości ramiennej) wprowadza się głęboko do jamy szpikowej kości ramiennej, tutaj implant mocowany jest w górnej (metafyzarnej) części kości, a czasem nawet bez trzpienia, jedynie jako nasadka powierzchniowa („kapa”). Dzięki temu można zachować więcej zdrowej tkanki kostnej, skrócić czas gojenia i ułatwić ewentualne zabiegi rewizyjne w przyszłości.
Budowa i różnice
- Proteza krótkotrzpieniowa (short-stem) – posiada krótki element centralny, który stabilizuje implant w gąbczastej kości metafyzarnej.
- Proteza beztrzpieniowa / powierzchniowa (resurfacing, kapoplastyka) – nie posiada trzpienia w ogóle; głowa kości ramiennej jest opracowana frezem i przykrywana nasadką – metalową lub ceramiczną – ściśle dopasowaną do jej kształtu i wielkości (odpowiedni rozmiar komponentu).
Obie konstrukcje mają wspólną ideę: zachować naturalną biomechanikę stawu, minimalizując ingerencję w kość. Różnią się jednak stabilnością mechaniczną – protezy krótkotrzpieniowe dają większą kontrolę osi i kąta osadzenia głowy, natomiast klasyczna kapoplastyka wymaga idealnej jakości kości, precyzyjnego frezowania i dokładnego osadzenia uwzględniającego prawidłową oś.
Dla kogo kapoplastyka barku jest dobrym rozwiązaniem?
- Osoby stosunkowo młode, aktywne fizycznie, oczekujące szybkiego powrotu do pełnej sprawności.
- Pacjenci z dobrym stanem tkanek miękkich lub nadającymi się do rekonstrukcji (np. nieleczony obrąbek, częściowe uszkodzenie stożka rotatorów).
- Chorzy z wczesnymi zmianami zwyrodnieniowymi, bólem i obrzękiem kości spowodowanym zużyciem powierzchni stawowych.
- Młodsi pacjenci z chorobami zapalnymi, u których celem jest szybkie i skuteczne zahamowanie degradacji stawu.
- Kobiety po menopauzie z zapaleniami powierzchni stawowych, które mają wciąż dobrą jakość kości, ale doświadczają znacznego bólu i ograniczenia funkcji.
Kluczem jest zatrzymanie zapalenia poprzez stworzenie dopasowanych, mało ścieralnych powierzchni, które nie wywołują reakcji zapalnych ani nie powodują dodatkowej destrukcji w obrębie stawu.
Przeciwwskazania do kapoplastyki barku
- Niestabilność stawu wynikająca z braku mięśni (zwłaszcza stożka rotatorów) lub braku możliwości ich rekonstrukcji.
- Niewystarczająca jakość kości (osteopenia, ubytki, martwica).
- Czynniki psychologiczne i brak gotowości współpracy z pacjentem – pacjent musi być zdolny do aktywnej rehabilitacji i przestrzegania zaleceń w czasie długotrwałej fizjoterapii.
Zalety kapoplastyki barku w stosunku do endoprotezoplastyki trzpieniowej
- Mniejsza inwazyjność i zachowanie większej ilości tkanek, w tym struktur odpowiedzialnych za propriocepcję (czucie głębokie).
- Potencjalnie lepsze ustawienie łopatki i kontrola mięśniowa, zwłaszcza przy dojściu międzymięśniowym, bez odcinania mięśnia podłopatkowego.
- Teoretycznie większy zakres ruchu i lepsze odtworzenie naturalnej biomechaniki stawu.
Zastrzeżenia związane z kapoplastyką barku
Z perspektywy wieloletniej praktyki dr Macieja Miszczaka, klasyczna kapoplastyka barku jest rozwiązaniem o ograniczonej przewidywalności funkcjonalnej. Wymaga idealnej jakości kości, doskonałego dopasowania powierzchni i nienaruszonej panewki – warunków, które w praktyce klinicznej spotyka się rzadko. Dlatego dr Miszczak częściej sięga po nowoczesne krótkotrzpieniowe protezy anatomiczne, które:
- lepiej odtwarzają oś i kąt głowy kości ramiennej,
- umożliwiają stabilniejsze mocowanie,
- zachowują kość w zbliżonym stopniu do kapoplastyki.
Jak sam podkreśla:
„W mojej ocenie kapoplastyka ma sens tylko wtedy, gdy możemy w pełni kontrolować biomechanikę. W przeciwnym razie lepiej wykonać nowoczesną wymianę anatomiczną, która przywraca funkcję, a nie tylko gładką powierzchnię.”
Choć technicznie kapoplastyka przypomina resurfacing biodra, istnieją znaczące różnice biomechaniczne, które wpływają na mniejsze rozpowszechnienie tej metody w leczeniu barku. W stawie biodrowym siły ściskające są większe i bardziej osiowe, a implanty (np. ceramiczne) testowane są głównie u osób aktywnych, młodszych i o dobrej jakości kości.
W barku natomiast siły są bardziej rozproszone – co daje mniejsze przyparcie. Większe jest także ryzyko urazu kinetycznego.
Podsumowanie
Kapoplastyka i protezy krótkotrzpieniowe to nowoczesne, oszczędne formy wymiany powierzchni stawowych, które mają swoje miejsce w ortopedii barku. Ich potencjał tkwi w minimalnej inwazyjności i możliwości zachowania struktury kości, jednak skuteczność kliniczna zależy od jakości tkanek, precyzji operacji i starannej kwalifikacji pacjenta. W rękach doświadczonego chirurga mogą stanowić wartościową alternatywę dla anatomicznych endoprotez trzpieniowych.
Porównanie protez anatomicznych i odwróconych
| Cecha | Proteza anatomiczna | Proteza odwrócona |
| Główny mechanizm | Odtworzenie anatomii, zależność od stożka rotatorów | Zmiana biomechaniki, wykorzystanie mięśnia naramiennego |
| Wskazania | Choroba zwyrodnieniowa, zachowany stożek | Niewydolny stożek, artropatia rotatorów |
| Zalety | Naturalny ruch, pełna rotacja | Unoszenie ramienia mimo braku rotatorów |
| Ograniczenia | Wymaga sprawnych rotatorów | Ograniczona rotacja, większa utrata kości |
Materiały stosowane w endoprotezoplastyce barku
Postęp w endoprotezoplastyce barku to nie tylko udoskonalenie konstrukcji implantów i technik chirurgicznych związanych z ich osadzaniem, ale przede wszystkim rozwój materiałów, z których wykonuje się poszczególne elementy. Odporność na ścieranie i biokompatybilności materiałów warunkuje nie tylko żywotność protezy, ale również bezpieczeństwo i komfort pacjenta.
Podstawowe grupy materiałów stosowanych w endoprotezach barku
Współczesne endoprotezy barku wykonuje się z kilku głównych grup materiałów, które dobiera się zależnie od typu protezy i funkcji danego komponentu:
Metale i stopy metali
Stosowane głównie w częściach nośnych (trzpienie, podstawy, panewki w protezach odwróconych):
- Tytan i jego stopy (Ti-6Al-4V) – lekkie, odporne na korozję, bardzo dobrze integrują się z kością; stosowane w trzpieniach i bazach glenosfer w protezach odwróconych.
- Kobalt–chrom (CoCr) – bardzo twardy i odporny na ścieranie; często używany do wykonania głowy kości ramiennej lub elementów „kulistych” w protezach anatomicznych i odwróconych.
- Stal nierdzewna chirurgiczna – obecnie rzadziej, głównie w tańszych lub tymczasowych rozwiązaniach.
Polimery wysokiej gęstości
Stosowane przede wszystkim w komponentach ciernych:
- Polietylen o ultrawysokiej masie cząsteczkowej (UHMWPE) – materiał o bardzo niskim współczynniku tarcia, odporny na zużycie; najczęściej stosowany po stronie panewki (jako „gniazdo” dla głowy kości).
- Polietyleny modyfikowane (tzw. cross-linked lub E-Poly) – nowoczesne odmiany o zwiększonej odporności na utlenianie, stosowane w panewkach o wysokiej trwałości.
Ceramika
Stosowana także w komponentach ciernych:
- Tlenek glinu (Al₂O₃) i tlenek cyrkonu (ZrO₂) – materiały o wyjątkowo niskiej ścieralności i wysokiej biozgodności, stosowane w głowach protez i coraz częściej także w elementach panewkowych.
Powłoki osteointegracyjne i hybrydowe
Są to materiały wykorzystywane we fragmentach implantów, które mają styk z kością:
- Porowaty tytan, hydroksyapatyt czy plazmowe napylanie ceramiczne umożliwiają integrację implantu z kością bez użycia cementu.
- W nowoczesnych protezach barku (np. krótkotrzpieniowych i stemless) takie powłoki zwiększają stabilność pierwotną i przyspieszają osteointegrację.
Zastosowanie materiałów w poszczególnych typach protez barku
- Protezy anatomiczne – głowa najczęściej wykonana z kobalto-chromu lub ceramiki, panewka z polietylenu lub ceramiki osadzonej w bazie tytanowej.
- Protezy odwrócone – glenosfera z metalu (CoCr lub tytan), czasza humeralna z polietylenu wysokiej gęstości; niekiedy powierzchnie pokrywane ceramiką dla zwiększenia odporności.
- Protezy krótkotrzpieniowe i kapoplastyka – element humeralny (kapa) wykonany z tytanu lub kobalto-chromu, w nowoczesnych wersjach z powłokami hydroksyapatytowymi.
Najważniejsze właściwości nowoczesnych materiałów stosowanych implantach:
- Biokompatybilność – brak reakcji immunologicznej i wysokie bezpieczeństwo biologiczne.
- Odporność na ścieranie – ogranicza emisję mikroskopijnych cząstek i jonów metali, zmniejsza ryzyko zapalenia błony maziowej i chorób związanych z obecnością jonów metali w organizmie.
- Wysoka wytrzymałość mechaniczna – umożliwia długotrwałe przenoszenie sił bez deformacji.
- Stabilność chemiczna i odporność na korozję – szczególnie ważna w środowisku płynu stawowego.
- Zdolność do osteointegracji – sprzyja trwałemu zespoleniu implantu z kością.
Pary ślizgowe (cierne) w endoprotezoplastyce barku
Ewolucja protez barku w ostatnich latach dotyczyła przede wszystkim rozwoju panewek i par ślizgowych, które decydują o płynności ruchu i długowieczności implantu.
Nowoczesne panewki
Od niewielkich, cementowanych panewek polietylenowych stosowanych w pierwszych protezach, współczesna endoprotezoplastyka przeszła do:
- panewek bezcementowych, mocniej zakotwionych w łopatce,
- konstrukcji hybrydowych, łączących metalową bazę z wkładką z polietylenu lub ceramiki,
- panewek o powłokach porowatych i zwiększonej przyczepności (biointegracji) kostnej.
Najnowsze generacje implantów wykorzystują materiały o bardzo niskiej ścieralności i minimalnym współczynniku tarcia – m.in. ceramikę, zarówno po stronie głowy, jak i panewki (także w protezach odwróconych). Zastosowanie takich par, między którymi zachodzi minimalne tarcie znacznie ogranicza emisję cząstek pochodzących ze zużycia, co w efekcie redukuje stany zapalne i wydłuża przeżycie implantu – nawet do 20–25 lat
Pary ślizgowe i zasady ich zestawiania
Wybór odpowiednich materiałów po obu stronach stawu ma kluczowe znaczenie dla trwałości i biomechaniki endoprotezy. Dopasowanie właściwości – twardości, chropowatości i współczynnika tarcia – decyduje o równomiernym ślizgu i minimalnym zużyciu.
Najczęściej stosowane pary ślizgowe w protezach barku to:
- Metal + polietylen (CoCr + UHMWPE) – klasyczne i sprawdzone rozwiązanie, stosowane w większości protez anatomicznych i odwróconych.
- Ceramika + polietylen – nowsza para, oferująca mniejsze tarcie i większą odporność na zużycie; optymalne rozwiązanie dla pacjentów aktywnych i uprawiających sporty.
- Ceramika + ceramika – rzadziej stosowana w barku (bardziej w biodrze), ale coraz częściej testowana w nowych systemach; zapewnia najwyższą trwałość i najniższy współczynnik tarcia.
Dobrze zestawiona para ślizgowa (cierna):
- zmniejsza ryzyko mikrouszkodzeń i stanów zapalnych,
- ułatwia prawidłowe ustawienie i napięcie implantów,
- wydłuża czas przeżycia protezy,
- poprawia płynność oraz siłę ruchu w stawie.
Podsumowanie
Współczesne materiały stosowane w endoprotezoplastyce barku łączą lekkość i wytrzymałość metali z niskim tarciem i biozgodnością polimerów oraz ceramiki.
Właściwe połączenie tych materiałów pozwala dziś precyzyjnie odtworzyć biomechanikę barku, ograniczyć powikłania zapalne i wydłużyć trwałość implantów nawet o kilkanaście lat. Między innymi dzięki temu endoprotezoplastyka barku staje się nie tylko skutecznym sposobem walki z artrozą i zniesienia bólu, lecz także procedurą o coraz lepszej długoterminowej stabilności i przewidywalnych wynikach funkcjonalnych.
Dojścia operacyjne w endoprotezoplastyce barku
Endoprotezy anatomiczne i odwrócone
Najczęściej stosowanym dostępem operacyjnym w endoprotezoplastyce barku jest anatomiczne dojście w bruździe piersiowo-ramiennej, prowadzone przez przegrodę międzymięśniową aż do stawu ramiennego. W większości przypadków, aby dobrze uwidocznić staw, konieczne jest odcięcie mięśnia podłopatkowego od strony przedniej kości ramiennej. Można to wykonać na dwa sposoby – z fragmentem kostnym lub bez.
Sposób ten ma znaczenie dla późniejszego szycia mięśnia po założeniu protezy: odcięcie bez fragmentu kostnego uważa się za bezpieczniejsze, gdyż zmniejsza ryzyko osłabienia struktury kostnej.
Nowoczesne systemy endoprotez wyposażone są w specjalne otwory umożliwiające przyszycie mięśnia podłopatkowego nie tylko do kości, lecz także bezpośrednio do metalowego komponentu implantu, który stanowi stabilny punkt zakotwienia.
Zwiększa to bezpieczeństwo i trwałość zeszycia, choć może prowadzić do przejściowego przykurczu oraz ograniczenia ruchu we wczesnym okresie pooperacyjnym — jednym z celów fizjoterapii jest właśnie stopniowe znoszenie tego napięcia.
Najlepiej dopracowane systemy oferują dedykowane protokoły rekonstrukcji mięśnia podłopatkowego, których wykonanie zajmuje zwykle 15–20 minut i wymaga bardzo precyzyjnego odtworzenia napięcia tkanek.
Tego typu dostęp stosuje się w zdecydowanej większości operacji endoprotez barku.
Kapoplastyka i systemy beztrzpieniowe
W przypadku kapoplastyki lub zastosowania protezy beztrzpieniowej, dzięki mniejszym implantom i oszczędniejszej technice, możliwe jest wykonanie dojścia międzymięśniowego – bez konieczności odcinania mięśnia podłopatkowego. Chirurg wycina wówczas tzw. przerwę rotatorów i wchodzi w przegrodę między mięśniem podłopatkowym a nadgrzebieniowym, co po przecięciu torebki stawowej pozwala na operowanie zarówno od dołu, jak i od góry. Taki sposób postępowania jest łagodniejszy dla tkanek, ogranicza ich traumatyzację i ułatwia rekonwalescencję po zabiegu.
Kwalifikacja do zabiegu endoprotezoplastyki barku – obrazowanie, planowanie i wskazania
Skuteczność endoprotezoplastyki barku w ogromnym stopniu zależy od precyzyjnej diagnostyki obrazowej, kwalifikacji pacjenta oraz dokładnego planowania przedoperacyjnego.
Zabieg jest indywidualizowany – rodzaj zastosowanej protezy, sposób dojścia operacyjnego i typ komponentów dobiera się na podstawie wyników szczegółowych badań obrazowych oraz oceny klinicznej. W tym wymiarze każdy przypadek jest inny.
Obrazowanie – podstawa planowania operacji
Każdy kandydat do zabiegu endoprotezoplastyki barku powinien przejść pełną diagnostykę obrazową, dostosowaną do planowanej procedury i spodziewanych problemów anatomicznych:
- Tomografia komputerowa (TK) – stanowi podstawę oceny struktur kostnych. Pozwala określić jakość i gęstość kości, obecność ubytków, deformacji lub torbieli. TK jest szczególnie istotna w planowaniu zabiegów z użyciem protezy anatomicznej, krótkotrzpieniowej lub kapoplastyki, gdzie stabilność implantu zależy od zachowania odpowiedniej masy kostnej w bliższej nasadzie kości ramiennej. W przypadku planowania protezy odwróconej tomografia komputerowa umożliwia dokładną ocenę nachylenia i rotacji panewki łopatki (tzw. glenoid version) oraz ilości dostępnej kości do zakotwienia komponentu panewkowego.
- Rezonans magnetyczny (MRI) – kluczowy w ocenie tkanek miękkich: stożka rotatorów, obrąbka stawowego, torebki stawowej, mięśni i ich przyczepów.
MRI pozwala określić, czy możliwe jest odtworzenie funkcji mięśniowej i czy kwalifikacja dotyczy protezy anatomicznej (przy sprawnym stożku rotatorów), czy raczej odwróconej (reverse) – w przypadkach jego znacznego uszkodzenia lub zaniku.
W praktyce klinicznej dr Maciej Miszczak rutynowo łączy TK i MRI, uzyskując w ten sposób pełny, trójwymiarowy obraz struktur twardych i miękkich.
To połączenie umożliwia optymalne zaplanowanie nie tylko typu protezy, ale też kątów cięcia kości (osteotomii), długości szyjki, punktów mocowania mięśni oraz przestrzennej orientacji implantów.
Kryteria kwalifikacyjne – wiek, stan kości i funkcjonalność mięśni pacjenta
Wiek pacjenta ma charakter względny, a nie bezwzględny. Choć typowo zabiegi wykonuje się u osób między 50. a 75. rokiem życia, o kwalifikacji decyduje przede wszystkim biologia kości, stan tkanek miękkich oraz oczekiwania funkcjonalne pacjenta.
Do endoprotezoplastyki barku kwalifikują się pacjenci, u których:
- występują przewlekłe dolegliwości bólowe i ograniczenie ruchu, uniemożliwiające codzienne funkcjonowanie,
- leczenie zachowawcze (fizjoterapia, farmakoterapia, iniekcje, artroskopia) nie przyniosło trwałej poprawy,
- występują zaawansowane zmiany zwyrodnieniowe, przewlekłe, pourazowe lub zapalne potwierdzone w badaniach obrazowych,
- zachowana jest odpowiednia jakość tkanki kostnej (dla protez anatomicznych i kapoplastyki) lub – w przypadku jej niedostatku – możliwe jest stabilne osadzenie protezy odwróconej,
- stożek rotatorów jest funkcjonalny lub da się go skutecznie odtworzyć.
Ostateczna kwalifikacja zależy również od czynników ogólnoustrojowych (m.in. stanu ogólnego, chorób współistniejących, ryzyka anestezjologicznego) oraz motywacji i zdolności pacjenta do aktywnej rehabilitacji po zabiegu.
Znaczenie planowania 3D operacji endoprotezoplastyki barku
Nowoczesne systemy endoprotez barku wykorzystują dane z tomografii do tworzenia cyfrowych modeli 3D precyzyjnie odwzorowujących staw pacjenta. Umożliwia to chirurgowi:
- symulację kąta osadzenia głowy i panewki,
- dokładne rozpoznanie stanu tkanek,
- dobór rozmiaru i wersji implantu,
- oraz ocenę ryzyka konfliktu kostno-mięśniowego.
W efekcie zabieg jest przewidywalny, bardziej precyzyjny, krótszy i bezpieczniejszy, a wyniki funkcjonalne pewniejsze.
Podsumowanie
Prawidłowa kwalifikacja do endoprotezoplastyki barku to proces wieloetapowy, wymagający połączenia oceny klinicznej, badań obrazowych i analizy biomechanicznej.
Tomografia komputerowa i rezonans magnetyczny stanowią złoty standard w przygotowaniu przedoperacyjnym, pozwalając chirurgowi dokładnie zaplanować zakres zabiegu, dobrać typ implantu oraz sposób rekonstrukcji tkanek.
Jak podkreśla dr Maciej Miszczak –
„Nie wiek decyduje o kwalifikacji, ale jakość tkanek. Czasem 65-latek ma lepszą kość i mięśnie niż 45-latek po latach przeciążeń czy urazów.”
Rehabilitacja, fizjoterapia i powrót do sprawności
Przebieg pooperacyjny po endoprotezoplastyce barku zależy w głównej mierze od prawidłowej kwalifikacji, doboru implantu, stabilności montażu oraz technicznego wykonania zabiegu zgodnie z procedurami opracowanymi przez producentów systemów protez. Jeśli na tych etapach nie popełniono błędów, a operacja została przeprowadzona z zachowaniem zasad anatomicznych i biomechanicznych, proces powrotu do sprawności przebiega podobnie, niezależnie od zastosowanego wariantu endoprotezy.
Wczesny okres pooperacyjny
Pacjent jest uruchamiany zazwyczaj już w pierwszej dobie po operacji, z zastosowaniem ortezy lub temblaka dla ochrony stawu. W ciągu 2–3 dób, w zależności od indywidualnej tolerancji organizmu, osiąga się pierwszy cel funkcjonalny – umożliwienie wykonywania podstawowych czynności dnia codziennego w ograniczonym, ostrożnym zakresie:
- samodzielne ubieranie się,
- jedzenie,
- pisanie na klawiaturze,
- trzymanie kierownicy „od dołu”,
- wykonywanie lekkich czynności higienicznych.
Nowoczesna endoprotezoplastyka barku ma na celu właśnie tak wczesne przywrócenie funkcji użytkowej przy jednoczesnym zniesieniu/ograniczeniu bólu.
Właściwie wykonana operacja eliminuje ból spoczynkowy, stabilizuje staw i tworzy bezpieczne warunki do rozpoczęcia rehabilitacji.
Rola i znaczenie fizjoterapii
Fizjoterapia po endoprotezoplastyce barku jest kontynuacją leczenia operacyjnego, nie jego dodatkiem. Musi być ściśle zindywidualizowana – program usprawniania dobiera się w zależności od:
- rodzaju protezy (anatomiczna, odwrócona, kapoplastyka),
- zastosowanego dojścia operacyjnego (z przecięciem mięśnia podłopatkowego lub międzymięśniowo),
- jakości tkanek miękkich (stożek rotatorów, torebka stawowa, obrąbek),
- ogólnej kondycji pacjenta i jego oczekiwań funkcjonalnych.
Celem jest bezpieczne odtworzenie zakresu ruchu, siły i koordynacji, przy jednoczesnym unikaniu przeciążeń nowo zrekonstruowanych struktur.
Etapy fizjoterapii po endoprotezoplastyce barku
- Faza ochronna i mobilizacja bierna (0–3 tygodnie)
- Ochrona miejsca operowanego (temblak/orteza).
- Ćwiczenia bierne w bezpiecznym zakresie (do 90° zgięcia, rotacja zewnętrzna do 20–30°).
- Mobilizacja łopatki, dłoni i łokcia.
- Nauka prawidłowych wzorców postawy i napięcia mięśniowego.
- Faza aktywnego współruchu (3–6 tygodni)
- Wprowadzenie ćwiczeń czynno-biernych, następnie aktywnych wspomaganych.
- Rozpoczęcie pracy nad koordynacją mięśniową i propriocepcją.
- Stopniowe zwiększanie zakresu ruchu (do 120–140°).
- Faza funkcjonalna i wzmacnianie (6–12 tygodni)
- Ćwiczenia aktywne z oporem elastycznym, lekkimi ciężarkami.
- Rozwijanie siły stożka rotatorów i stabilizatorów łopatki.
- Nauka precyzyjnych ruchów i powrót do czynności dnia codziennego.
- Faza powrotu do aktywności i sportu (po 3 miesiącach)
- Ćwiczenia siłowe, stabilizacyjne i koordynacyjne.
- Wprowadzanie specyficznych ruchów zawodowych lub sportowych (np. pływanie, tenis, golf).
- Ocena biomechaniki barku, wyrównanie asymetrii i deficytów siły.
Cele rehabilitacji:
Proces usprawniania po endoprotezoplastyce barku ma kilka głównych celów:
- Usprawnienie funkcjonalne – odzyskanie samodzielności i płynności ruchów,
- Zwiększanie zakresu ruchu – stopniowe przywracanie pełnej mobilności w stawie ramiennym i łopatkowo-piersiowym,
- Rekonstrukcja funkcji – przywrócenie prawidłowej współpracy mięśni rotatorów i stabilizatorów łopatki,
- Zwiększenie siły i wydolności – przygotowanie do powrotu do aktywności zawodowej, sportowej i rekreacyjnej.
Powrót do pełnej sprawności
Czas rekonwalescencji po endoprotezoplastyce barku jest zróżnicowany i wynosi średnio:
- 3–4 miesiące dla powrotu do codziennej aktywności,
- 6–9 miesięcy dla odzyskania pełnej siły i zakresu ruchu w aktywnościach sportowych lub wymagających.
Kluczowym elementem sukcesu jest ciągłość rehabilitacji oraz świadoma współpraca pacjenta z zespołem terapeutycznym.
Jak podkreśla dr Maciej Miszczak:
„Każda chirurgia barku – niezależnie od rodzaju protezy – powinna prowadzić do tego, by pacjent mógł jak najszybciej wrócić do naturalnych czynności życia codziennego. Właśnie to jest miarą dobrze wykonanej operacji i skutecznej fizjoterapii.”
Endoprotezoplastyka barku – podsumowanie
Endoprotezoplastyka barku przeszła w ostatnich latach ogromną ewolucję – od zabiegów „ratujących staw” po procedury przywracające pełną funkcję i komfort życia.
Dzięki rozwojowi technologii implantów, lepszym znieczuleniom i precyzyjnym metodom obrazowania, dzisiejsza chirurgia barku pozwala działać wcześniej, precyzyjniej i mniej inwazyjnie.
Celem współczesnego leczenia nie jest już samo zniesienie bólu, lecz odtworzenie biomechaniki, siły i swobody ruchu – tak, by pacjent mógł wrócić do codziennych czynności, pracy i aktywności sportowej.
Nowoczesna endoprotezoplastyka to połączenie wiedzy anatomicznej, biologii tkanek, technologii materiałowej i indywidualnego podejścia – z coraz większym naciskiem na zachowanie własnych struktur i fizjologię stawu.
Najważniejsze tezy i stwierdzenia zawarte w artykule:
- Współczesna endoprotezoplastyka barku dąży do wczesnego zniesienia bólu, przywrócenia siły i zachowania anatomii.
- Trzy główne typy protez: anatomiczna, odwrócona oraz kapoplastyka (krótko-/beztrzpieniowa).
- Kapoplastyka oznacza minimalną ingerencję w kość – wymianę samych powierzchni stawowych, często z dojściem międzymięśniowym, bez odcinania mięśnia podłopatkowego.
- Nowe materiały i pary ślizgowe (m.in. ceramika + plastik) ograniczają ścieralność, redukują ryzyko zapaleń i wydłużają przeżycie implantów.
- Kwalifikacja do zabiegu opiera się na badaniach TK (ocena kości) i MRI (ocena tkanek miękkich).
Preferowana strategia: naprawić mięśnie i wymienić powierzchnie, zostawiając protezę odwróconą jako ostateczność. - Idealny kandydat: osoba młodsza, aktywna, z dobrym potencjałem regeneracyjnym tkanek; również pacjenci z chorobami zapalnymi oraz kobiety po menopauzie z nasilonymi zmianami zapalnymi powierzchni stawowych.
- Rehabilitacja ma na celu szybki powrót do codziennych czynności (ADL – Activities of Daily Living) i pełnej funkcji użytkowej – to kluczowe założenie nowoczesnej chirurgii barku.