Współczesna ortopedia dąży do maksymalnej skuteczności leczenia przy jednoczesnej minimalizacji urazu operacyjnego. Już od lat idee przyświecające chirurgom koncentrują się na jak najmniejszych cięciach skórnych, możliwie najkrótszym czasie operacji oraz jak najsprawniejszym i najbezpieczniejszym przeprowadzeniu procedury chirurgicznej. Nadrzędnymi celami – poza skutecznym rozwiązaniem problemu zdrowotnego – są maksymalne ograniczenie śródoperacyjnego uszkodzeń tkanek, zmniejszenie liczby powikłań pooperacyjnych (szczególnie infekcyjnych), przyspieszenie gojenia oraz skrócenie czasu rekonwalescencji pacjenta.
Postęp technologiczny i rozwój technik operacyjnych znalazły swoje szczególne urzeczywistnienie w chirurgii stopy – a dokładniej – w postaci przezskórnych osteotomii oraz zabiegów rekonstrukcyjnych wykonywanych metodą małoinwazyjną, określaną skrótem MIS – Minimally Invasive Surgery. Według danych Amerykańskiej Akademii Chirurgii Ortopedycznej (AAOS), techniki MIS są obecnie standardem postępowania w wielu typach deformacji przodostopia i tyłostopia, a ich bezpieczeństwo i skuteczność została potwierdzona w badaniach długoterminowych.
Niniejszy artykuł, w którym postaramy się przedstawić i wyjaśnić najważniejsze zagadnienia dotyczące MIS, powstał na podstawie wywiadu z dr. n. med. Pawłem Adamczykiem – specjalistą ortopedii i traumatologii narządu ruchu, który na co dzień wykonuje operacje stopy z wykorzystaniem nowoczesnych, przezskórnych technik małoinwazyjnych. Poszczególne fragmenty wywiadu zostały opracowane i uzupełnione o aktualną wiedzę medyczną, aby przybliżyć czytelnikom zarówno filozofię tej chirurgii, stan wiedzy jak i praktyczne aspekty jej stosowania.
Co to są techniki małoinwazyjne MIS w chirurgii stopy – powstanie, rozwój i ugruntowanie w praktyce leczenia operacyjnego
W ostatnich dwóch dekadach techniki małoinwazyjne MIS (Minimally Invasive Surgery) stały się jednym z najważniejszych kierunków rozwoju współczesnej ortopedii. Szczególnie ich zastosowanie w chirurgii stopy – obszarze wymagającym wysokiej precyzji i poszanowania delikatnych struktur anatomicznych – zyskało solidne podstawy naukowe oraz szerokie uznanie kliniczne.
W początkowej fazie były to techniki eksperymentalne, zarezerwowane dla wybranych ośrodków medycznych i niewielkiej grupy chirurgów. Obecnie, dzięki wieloośrodkowym badaniom prospektywnym, rejestrom operacyjnym i obserwacjom z wieloletnim follow-upem, potwierdzono ich bezpieczeństwo, skuteczność oraz równorzędność – a w niektórych aspektach przewagę nad klasycznymi operacjami otwartymi.
Punktem przełomowym dla rozwoju koncepcji małoinwazyjnej była artroskopia – początkowo stosowana niemal wyłącznie w leczeniu urazów stawu kolanowego, z czasem rozszerzona na bark, biodro, nadgarstek i staw skokowy. To właśnie z artroskopii zaczerpnięto podstawowe założenia techniczne: ograniczenie rozległości dostępu chirurgicznego, minimalizacja uszkodzeń tkanek miękkich, redukcja krwawienia i ekspozycji rany, a także kontrola zabiegu przy użyciu nowoczesnych systemów obrazowania video.
W chirurgii stopy rozwój technik przezskórnych został dodatkowo przyspieszony dzięki:
- rosnącej dostępności narzędzi precyzyjnych (frezów, prowadnic, śrub do MIS),
- poprawie jakości ramion C i obrazowania śródoperacyjnego,
- dynamicznemu rozwojowi wyspecjalizowanych szkoleń kadawerowych i kursów dla chirurgów ortopedów.
Warto zaznaczyć, że przezskórne techniki osteotomii, rekonstrukcji i uwolnień w obrębie stopy, początkowo traktowane jako uzupełnienie klasycznej chirurgii, obecnie stanowią samodzielne, uznane metody leczenia deformacji przodostopia i tyłostopia. W wielu przypadkach są to procedury z wyboru – zwłaszcza przy korekcji palucha koślawego, palców młotkowatych, metatarsalgii i przy wybranych typach stopy płasko-koślawej.
Na uwagę zasługuje także fakt, że organizacje zawodowe – takie jak np. The MIFAS by GRECMIP czy American Orthopaedic Foot & Ankle Society (AOFAS) – od kilku lat publikują standardy, wytyczne i wyniki metaanaliz, które wspierają rutynowe stosowanie MIS w leczeniu stopy, co dodatkowo przyczyniło się do ugruntowania tych technik operacyjnych w codziennej praktyce chirurgicznej.
Na czym polega MIS – podstawy techniczne i zasady działania
Małoinwazyjna chirurgia stopy MIS (Minimally Invasive Surgery) polega na przeprowadzeniu operacji w sposób ograniczający do minimum rozległość chirurgicznego dostępu z zachowaniem pełnej kontroli nad procesem korekcji deformacji układu kostno-stawowego. Istotą procedur MIS jest wykonanie zaplanowanego przecięcia kości – czyli osteotomii – przez niewielkie punktowe nacięcia skóry, zwykle o długości od 2 do 4 mm. W pewnym uproszczeniu, aby zobrazować istotę tej techniki, można powiedzieć, że jest to wykonanie operacji korekcyjnej kości (osteotomii) wewnątrz ciała pacjenta – bez jego otwierania.
Przez mikronacięcia skórne wprowadza się specjalistyczne frezy chirurgiczne, które umożliwiają precyzyjne przecięcie kości w ściśle określonym miejscu i pod odpowiednim kątem. Frezy używane w chirurgii stopy mają różne średnice, a ich dobór zależy od rodzaju operowanej kości (np. I kość śródstopia vs. kość piętowa) oraz planowanej korekty.
Cały zabieg odbywa się pod ścisłą kontrolą obrazowania śródoperacyjnego w czasie rzeczywistym, realizowanego za pomocą ramienia C – czyli ruchomego aparatu rentgenowskiego, umożliwiającego ocenę przestrzennego położenia kości i implantów w trakcie zabiegu z dużą dokładnością. To obrazowanie nie tylko zastępuje bezpośrednią ekspozycję pola operacyjnego, ale również pozwala prowadzić procedurę bez konieczności odwarstwiania tkanek i odsłaniania struktur kostnych.
Po wykonaniu osteotomii operator dokonuje przesunięcia fragmentów kostnych w zaplanowany sposób, a następnie stabilizuje je odpowiednio dobranymi implantami (najczęściej tytanowymi śrubami), które również są wprowadzane przezskórnie bez konieczności szerokiego preparowania tkanek. Nie wszystkie osteotomie wymagają stabilizacji przy użyciu implantów. Stosuje sięi także odpowiednie plastrowanie i ewentualnie ortezy (zwłaszcza w osteotomiach DMMO II–IV).
Kluczowymi zasadami techniki MIS są:
- mniejszy uraz okostnej i tkanek miękkich, co poprawia ukrwienie kości i sprzyja ich zrostowi,
- precyzyjne planowanie i kontrola korekcji kostnej oraz działań na tkankach miękkich,
- minimalizacja rozległości cięć i ekspozycji operacyjnej, co zmniejsza ryzyko infekcji i powikłań ze strony ran,znaczna redukcja długość i rozległość blizn pooperacyjnych
- wykorzystanie naturalnych sił biomechanicznych w korekcji deformacji (np. obciążenie stopy po DMMO prowadzące do jej samomodelowania).
Dzięki takiemu podejściu, technika małoinwazyjna umożliwia wykonanie nawet złożonych korekcji przy znacznie mniejszym obciążeniu organizmu pacjenta niż klasyczne operacje otwarte – zarówno pod względem chirurgicznym, jak i rehabilitacyjnym.
Rodzaje i typy operacji stopy wykonywanych z wykorzystaniem MIS
Małoinwazyjna chirurgia stopy znajduje zastosowanie w leczeniu wielu deformacji w obrębie przodostopia, tyłostopia oraz w zabiegach rekonstrukcyjnych i łączonych. Poniżej przedstawiamy główne grupy procedur, w których techniki MIS wykorzystywane są ze szczególnym powodzeniem i stanowią uznany standard postępowania chirurgicznego.
Operacje przodostopia – najczęstszy obszar zastosowania MIS
Małoinwazyjne techniki chirurgiczne przodostopia są obecnie najczęściej wykonywanymi zabiegami w tej grupie procedur. Ich celem jest korekcja deformacji, przywrócenie właściwego rozkładu obciążeń podczas chodu i biegu oraz zmniejszenie dolegliwości bólowych.
Wskazania i jednostki chorobowe:
- paluch koślawy (hallux valgus) – najczęstsza deformacja przodostopia; przeważnie leczenie polega na wykonaniu osteotomii Chevrona i/lub osteotomii Akina w technice MICA (Minimally Invasive Chevron/Akin Osteotomy) ale wykonywane są również techniki korekcji takie jak artrodeza met. Lapidusa i inne osteotomie pierwszej kości śródstopia
- palce młotkowate, młoteczkowate, szponiaste – deformacje palców II–V korygowane są przez przezskórne tenotomie, artrodezy i osteotomie paliczków, często bez potrzeby stabilizacji wykorzystującej elementy metalowe,
- metatarsalgia (przeciążenie przodostopia) – wskazaniem są dolegliwości bólowe spowodowane nadmiernym obciążeniem głów II–IV kości śródstopia; stosuje się osteotomię przynasadową DMMO (Distal Metatarsal Metaphyseal Osteotomy), pozwalającą na skrócenie i odciążenie tych kości.
Operacje tyłostopia – osteotomie kości piętowej i korekcje osiowe
Choć pierwotnie techniki MIS dominowały w okolicy przodostopia, obecnie coraz częściej wykorzystuje się je także w leczeniu deformacji tyłostopia – szczególnie w korekcji ustawienia pięty.
Wskazania i jednostki chorobowe:
- stopa płasko-koślawa – u pacjentów z przewlekłą niewydolnością mięśnia piszczelowego tylnego, często współistniejącą z obniżeniem łuku podłużnego i koślawością tyłostopia; w takich przypadkach wykonuje się medializującą osteotomię guza piętowego (MCO – Medializing Calcaneal Osteotomy) – czyli zabieg polegający na przecięciu kości piętowej i przesunięciu jej tylnego fragmentu przyśrodkowo, aby przywrócić właściwą oś stawu skokowego; często w połączeniu z transferem ścięgna zginacza długiego palców (FDL – Flexor Digitorum Longus), który pełni funkcję kompensacyjną dla niewydolnego mięśnia piszczelowego tylnego;
- stopa szpotawa, stopa wydrążona (pes cavovarus) – wykonuje się tutaj “odwrotność” MCO czyli osteotomie lateralizujące guza piętowego np. osteotomię Dwyera; modyfikacja tej techniki w wersji MIS może być stosowana przezskórnie u odpowiednio zakwalifikowanych pacjentów;
- deformacje pourazowe i przewlekłe asymetrie obciążenia pięty – np. małoinwazyjna artrodeza stawu skokowo-piętowego tylnego w bolesnych zmianach zwyrodnieniowych tego stawu po złamaniach pięty. .
Operacje złożone i techniki hybrydowe
W praktyce klinicznej coraz częściej wykonuje się zabiegi łączone, w których łączy się elementy klasycznej chirurgii otwartej z technikami małoinwazyjnymi MIS. Takie podejście pozwala osiągnąć optymalny efekt terapeutyczny przy jednoczesnym ograniczeniu rozległości operacji.
Przykłady zastosowań hybrydowych:
- rekonstrukcja więzadła sprężystego (piętowo-łódkowego podeszwowego) stopy (spring ligament) oraz naprawa uszkodzonego ścięgna mięśnia piszczelowego tylnego wykonywana klasycznie, a osteotomia pięty – techniką przezskórną;
- operacje pierwszego promienia (np. klasyczny Chevron I kości śródstopia z otwartym dostępem), uzupełnione o małoinwazyjne osteotomie II–IV kości śródstopia (DMMO) lub korekcjepalców młotkowatych;
Dostępy chirurgiczne, techniki (procedury) śródoperacyjne i narzędzia stosowane w MIS
Techniki małoinwazyjne MIS w chirurgii stopy opierają się – jak już mówiliśmy – na zastosowaniu bardzo małych dostępów chirurgicznych, specjalistycznych narzędzi (frezy i dedykowane napędy) oraz pełnej kontroli obrazowej w czasie rzeczywistym. Kluczowe procedury śródoperacyjne, mimo minimalnego, zewnętrznego śladu operacyjnego, wymagają dużej precyzji, znajomości anatomii i doświadczenia chirurga w posługiwaniu się tą procedurą.
Frezy i nacięcia
Podstawowym narzędziem pracy w MIS są frezy chirurgiczne – precyzyjne, szybkoobrotowe narzędzia rotacyjne o różnej średnicy (najczęściej 2–4 mm), umożliwiające przecięcie kości bez konieczności jej odsłaniania. Frez wprowadza się przez niewielkie, punktowe nacięcia skóry, które mają zwykle od 2 do 3 mm długości. Zabieg wymaga wykonania kilku takich cięć – osobnych dla frezowania, manipulacji odłamami, wprowadzenia implantów i kontrolnych elewatorów.
Tego rodzaju dostęp operacyjny drastycznie redukuje uraz tkanek miękkich, minimalizuje ryzyko uszkodzenia nerwów i naczyń co wydatnie przyczynia się do lepszego gojenia rany i poprawy efektu kosmetycznego. Zamiast typowych 3–4 cm blizn po cięciu skóry, pozostaje kilka punktowych śladów po nacięciach, które po zagojeniu są niemal niewidoczne.
Osteotomia jako kontrolowane złamanie
W chirurgii małoinwazyjnej osteotomia traktowana jest jako kontrolowane, zaplanowane “złamanie” kości. Przecięcie przebiega zgodnie z wcześniej ustaloną osią korekcji i ma na celu zmianę ustawienia fragmentów kości w przestrzeni – rotację, przesunięcie boczne lub przyśrodkowe, skrócenie lub wydłużenie.
Zmniejszenie urazuokostnej (periosteum) ma tutaj zasadnicze znaczenie – dzięki temu ukrwienie kości zostaje zachowane, a warunki do zrostu są optymalne. Frezy usuwają pewną ilość materiału kostnego, co należy uwzględnić przy planowaniu, tak aby osiągnąć precyzyjną korektę. W kontekście biomechaniki, tego typu osteotomia, po odpowiednim ustabilizowaniu, zachowuje stabilność i dobrze się zrasta.
Stabilizacja fragmentów kostnych
Po wykonaniu osteotomii, przesunięte fragmenty wymagają stabilizacji. Sposób jej wykonania zależy od typu deformacji i zastosowanej techniki operacyjnej.
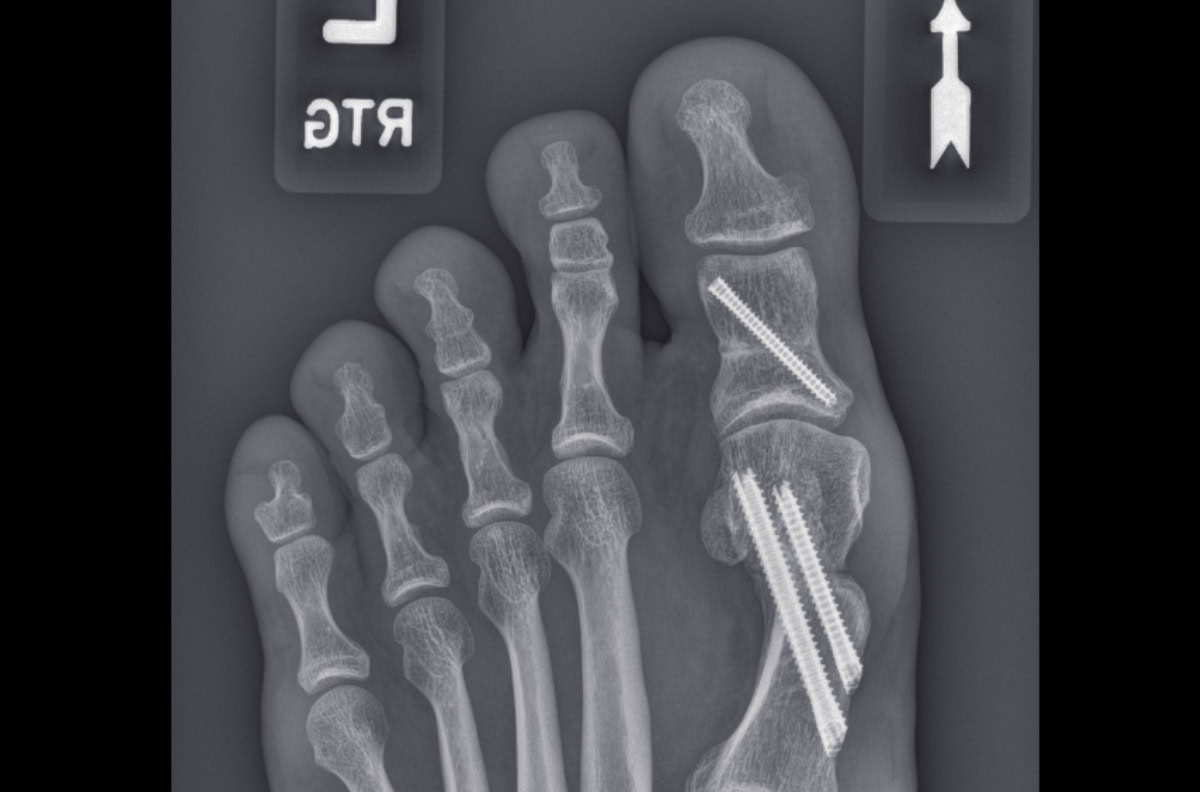
- W operacjach palucha koślawego (np. MICA), stosuje się śruby kaniulowane z odpowiednio ściętymi łebkami (aby ograniczyć drażnienie skóry i tkanek miękkich) wprowadzane przezskórnie – zwykle dwie, ustawione pod odpowiednim kątem, co zapewnia silne, stabilnezespolenie.
- W osteotomiach II, III i IV kości śródstopia (DMMO) często nie stosuje się żadnych implantów. Stabilizację uzyskuje się poprzez plastrowanie stopy oraz pełne, funkcjonalne obciążanie kończyny w specjalnym bucie na płaskiej podeszwie. Siły biomechaniczne prowadzą wówczas do naturalnego „ułożenia” i stabilizacji kości w trakcie gojenia.
- W osteotomiach pięty (np. MCO) stosuje się śruby kaniulowane (w pełni pogrążone w kości) , które kompresują fragmenty kostne i umożliwiają zrost bez ryzyka podrażnień (w przeciwieństwie do płyt).
Rola rentgena śródoperacyjnego
Fundamentem bezpieczeństwa i prawidłowości zabiegu techniką MIS jest ciągła kontrola położenia narzędzi, osi cięcia, usytuowania odłamów kostnych i implantów – realizowana przy użyciu ramienia C, czyli ruchomego ramienia fluoroskopowego.
Chirurg wykonuje wszystkie etapy operacji – od cięcia do stabilizacji – pod kontrolą obrazu rentgenowskiego w czasie rzeczywistym. Technika ta eliminuje konieczność szerokiego odsłaniania kości, ale jednocześnie wymaga od operatora:
- znakomitej koordynacji oko–ręka,
- przestrzennej wyobraźni anatomicznej,
- dokładnego planowania trajektorii każdego ruchu narzędzia.
Dzięki obrazowaniu fluoroskopowemu możliwe jest także bieżące korygowanie ustawienia kości i kontrola położenia śrub, co wpływa bezpośrednio na precyzję i bezpieczeństwo zabiegu.
Nowoczesne ramiona C używają małych dawek promieniowania i nie stwarzają niebezpieczeństwa dla pacjenta. Chirurdzy i personel sali operacyjnej przyjmują takie promieniowanie regularnie bez szkody dla organizmu.
Różnice i podobieństwa między technikami otwartymi, małoinwazyjnymi i artroskopowymi
Aby przejrzyście ukazać podstawowe cechy i różnice pomiędzy najczęściej stosowanymi obecnie procedurami chirurgicznymi w ortopedii stopy, w poniższej tabeli zestawiliśmy najważniejsze cechy charakterystyczne dla operacji otwartych, małoinwazyjnych (MIS) oraz artroskopowych. Porównanie uwzględnia m.in. typ dostępu chirurgicznego, narzędzia, sposoby stabilizacji, ryzyko dla struktur anatomicznych i przebieg gojenia.
| Kryterium | Chirurgia otwarta | MIS (chirurgia małoinwazyjna) | Artroskopia |
| Dostęp chirurgiczny | Rozległy dostęp z odsłonięciem struktur (kilka cm) | Dostęp punktowy (kilka mm), przezskórny | Dostęp do wnętrza stawu przez portale (2-4 mm) |
| Rozmiar nacięcia | 3–6 cm | 2–4 mm (kilka punktów) | 4–6 mm (zwykle 2–3 portale) |
| Narzędzia operacyjne | Piła oscylacyjna, nóż, retraktory, śruby, płytki | Frezy, śruby kaniulowane, elewatory, plastroniki | Artroskop, shaver, kaniule, narzędzia artroskopowe |
| Kontrola śródoperacyjna | Bezpośrednia (pole widzenia) | Ramię C (rentgen śródoperacyjny) | Kamera endoskopowa z monitorem |
| Stabilizacja odłamów | Śruby, płytki, gwoździe śródszpikowe, druty Kirschnera | Śruby przezskórne, szwy, plastrowanie, biomechaniczne obciążenie | – Śruby interferencyjne, kotwice, dedykowane implanty np. do szycia łąkotek czy tenodez |
| Zachowanie tkanek miękkich | Mimo dostępów “anatomicznych” nie da się uniknąć pewnego urazu tkanek aby wykonać zaplanowaną operację | Minimalna ingerencja | Bardzo dobra ochrona tkanek – zabieg najczęściej w pełni wewnątrzstawowy |
| Ryzyko powikłań neurologicznych | Średnie | Niskie – struktury chronione, niskie ryzyko uszkodzeń | Niskie – choć możliwe uszkodzenia przez portale |
| Ryzyko infekcji | Umiarkowane | Niskie – niewielka powierzchnia nacięcia, operacje bez niedokrwienia | Niskie |
| Efekt kosmetyczny | Zależny od lokalizacji – często widoczna blizna | Bardzo dobry – punktowe blizny lub ich brak | Dobry – niewielkie blizny |
Zalety technik małoinwazyjnych MIS w chirurgii stopy
Techniki małoinwazyjne zyskują szerokie uznanie – nie tylko ze względu na swoją skuteczność, ale również dzięki licznym korzyściom klinicznym i funkcjonalnym, które odczuwalne są zarówno przez chirurga, jak i pacjenta.
Jedną z najczęściej wskazywanych zalet technik małoinwazyjnych, szczególnie przez kobiety, jest aspekt kosmetyczny – zamiast klasycznych cięć skórnych długości kilku centymetrów, w technice MIS wykonuje się zaledwie kilka punktowych nacięć o długości 2–3 mm. Po pełnym wygojeniu często pozostają one niemal niewidoczne, co ma szczególne znaczenie dla pacjentów zwracających uwagę na wygląd stopy.
Kolejną przewagą tej techniki jest ograniczenie uszkodzeń tkanek miękkich. Brak konieczności odwarstwiania mięśni, ścięgien i powięzi oraz brak ekspozycji pola operacyjnego, prowadzą do znacznie mniejszej traumatyzacji operacyjnej. Dzięki temu ból pooperacyjny jest słabszy, a proces gojenia mniej obciążający dla organizmu.
Mniejszy uraz okostnej (periosteum), przekłada się bezpośrednio na dobre ukrwienie osteotomii, co z kolei sprzyja szybszemu i bardziej przewidywalnemu zrostowi kostnemu. Małoinwazyjne podejście to także niższe ryzyko powikłań infekcyjnych. Przy poszanowaniu anatomii oraz odpowiednim doświadczeniu chirurga niski odsetek powikłań neurologicznych i zaburzeń zrostu.
Istotną korzyścią jest również krótki czas operacji. W większości przypadków technika MIS nie wymaga stosowania opaski uciskowej, co zmniejsza niedokrwienie operowanej kończyny i korzystnie wpływa na gojenie tkanek. Pacjenci po operacjach małoinwazyjnych zgłaszają mniejsze dolegliwości bólowe, wymagają mniej leków przeciwbólowych i zdecydowanie lepiej funkcjonują (zwłaszcza w pierwszych dobach po operacji).
Dzięki tym zaletom techniki MIS coraz częściej wybierane są nie tylko przez chirurgów, ale również przez samych pacjentów – szczególnie tych aktywnych zawodowo oraz osoby oczekujące krótkiego czasu rekonwalescencji i szybszego powrotu do normalnego funkcjonowania.
Ograniczenia i ryzyka chirurgii małoinwazyjnej stopy (MIS)
Pomimo licznych zalet, techniki małoinwazyjne nie są pozbawione ograniczeń. Ich skuteczność i bezpieczeństwo zależą w dużym stopniu od kompetencji operatora wynikającej z doświadczenia zawodowego, odpowiedniej kwalifikacji (nie każde schorzenie nadaje się do MIS), a także współpracy i zdyscyplinowania pacjenta w okresie pooperacyjnym.
Jednym z głównych wyzwań w chirurgii przezskórnej jest wysoki próg wejścia dla chirurga wynikający z krzywej uczenia. Procedury MIS wymagają bardzo dobrej orientacji przestrzennej, zaawansowanej techniki manualnej oraz znajomości trójwymiarowej anatomii operowanej okolicy. Niezbędne są również szkolenia kadawerowe i doświadczenie zdobyte w kontrolowanych warunkach – co oznacza, że nie każdy chirurg może natychmiast wdrożyć te techniki do codziennej praktyki. Czynnik ludzki pozostaje tu istotnym ograniczeniem – niewłaściwe poprowadzenie frezu lub niedokładna kontrola obrazowania śródoperacyjnego może skutkować błędną korekcją lub powikłaniami.
Pewnym ograniczeniem jest również interpretacja obrazów radiologicznych po zabiegach, zwłaszcza w osteotomiach typu DMMO. W miejscu zrostu może dochodzić do powstawania tzw. kościny – reaktywnej przebudowy kostnej, która dla lekarza nie zaznajomionego z techniką MIS może wyglądać jak nieprawidłowy zrost lub powikłanie. To często prowadzi do niepotrzebnych niepokojów po stronie pacjenta i konieczności dodatkowej diagnostyki obrazowej. Dlatego zaleca się, aby kontrolne zdjęcia RTG wykonywać w tym samym ośrodku, w którym przeprowadzono operację.
W części zabiegów MIS – szczególnie w korekcjach II–IV kości śródstopia – nie stosuje się wewnętrznej stabilizacji metalowej, co oznacza, że pełna stabilność zależy od sił biomechanicznych i prawidłowego obciążenia kończyny. Zrosty w takich przypadkach mogą postępować wolniej niż przy operacjach klasycznych z użyciem śrub lub płytek, a każdy błąd w obciążeniu czy plastrowaniu może prowadzić do nieprawidłowej konsolidacji (zrostu). Tym samym proces gojenia wymaga większej precyzji, dyscypliny i konsekwencji w realizacji zaleceń pooperacyjnych.
Kluczowe znaczenie ma także „praca własna”pacjenta. W technikach bez stabilizacji implantami pacjent musi plastrować samodzielnie stopę zgodnie z zaleceniami, dbać o jej ułożenie, stosować odpowiednie obuwie i przestrzegać zaleceń dotyczących obciążenia. Nie każdy pacjent jest gotowy lub zdolny do takiego zaangażowania – w takich przypadkach klasyczna operacja z pełną stabilizacją może być bezpieczniejszym wyborem.
Mimo że ogólny poziom powikłań w MIS jest niski, ryzyko niedokorygowania, opóźnionego zrostu, a w rzadkich przypadkach, ponownej interwencji chirurgicznej, powinno być uwzględnione w każdej kwalifikacji do zabiegu. Warto też pamiętać, że technika małoinwazyjna – jak każda nowoczesna metoda – podlega ciągłej ewolucji i udoskonaleniu, a jej powodzenie zależy od doświadczenia zespołu operacyjnego, operatora i odpowiedniego doboru do przypadku.
Rola leczenia pooperacyjnego i fizjoterapii
W chirurgii małoinwazyjnej MIS postępowanie pooperacyjne odgrywa ogromną rolę w powodzeniu leczenia. W wielu przypadkach – szczególnie w DMMO oraz osteotomiach palców II–V, odłamy nie są stabilizowane implantami, a jedynie plastrowaniem i odpowiednim obciążeniem funkcjonalnym. Z tego powodu konieczne jest szczególne, świadome zaangażowanie pacjenta. Można powiedzieć, że leczenie pooperacyjne w dużej mierze spoczywa na jego barkach.
Po operacji pacjent porusza się w specjalnym bucie z płaską podeszwą, co umożliwia fizjologiczne „ułożenie się” przodostopia i główek kości śródstopia pod wpływem sił biomechanicznych. Chirurg wykonuje pierwsze plastrowania, ale z czasem uczy pacjenta, jak samodzielnie dbać o ustawienie palców. To wymaga zaangażowania i dyscypliny, co może nie być optymalne dla każdego chorego.
W przypadkach, gdy procedury obejmują jednocześnie elementy otwarte (np. transfer ścięgna), fizjoterapia musi odpowiednio to uwzględnić. Rola prawidłowej, specjalistycznej fizjoterapii oraz wpółpracy chirurga i pacjenta z fizjoterapeutą jest tu niezbędna dla pomyślności leczenia.
Przyszłość i znaczenie małoinwazyjnej chirurgii stopy (MIS)
Małoinwazyjna chirurgia stopy – mimo że rozwijana od ponad dwóch dekad – pozostaje dziedziną dynamiczną, wciąż ewoluującą wraz z postępem technologicznym. Jej rozwój wpisuje się w szerszy nurt zmian w ortopedii, porównywalny z rewolucją, jaką niegdyś przyniosła artroskopia stawu kolanowego czy barku. Nowoczesne planowanie zabiegów z wykorzystaniem systemów trójwymiarowego obrazowania, personalizowanych prowadnic cięcia (PSI – Patient Specific Instrumentation) oraz technologii wspomaganych sztuczną inteligencją, zyskuje również zastosowanie w chirurgii stopy i okolicy skokowo-goleniowej.
Techniki MIS wyznaczają nowy standard leczenia deformacji przodostopia i tyłostopia. Ich filozofia – maksymalny efekt przy minimalnej ingerencji – znajduje odzwierciedlenie zarówno w zmniejszeniu urazowości operacyjnej, jak i w przyspieszeniu rekonwalescencji i poprawie jakości życia pacjentów. Jednak – jak podkreśla dr n. med. Paweł Adamczyk – mała inwazyjność nie może być celem samym w sobie. Liczy się efekt kliniczny i bezpieczeństwo pacjenta. Dlatego tak ważne jest odpowiednie kwalifikowanie do zabiegów tą metodą.
Stosowanie technik przezskórnych wiąże się z wysokimi wymaganiami wobec operatora. Kluczowym czynnikiem ograniczającym ich skuteczność jest tzw. krzywa uczenia – czyli konieczność zdobycia praktycznego doświadczenia poprzez liczne kursy kadawerowe, treningi i stopniowe wdrażanie procedur pod nadzorem a następnie samodzielnie. Błędy w planowaniu osteotomii, niewłaściwe prowadzenie narzędzi czy brak precyzji w kontroli radiologicznej mogą prowadzić do niedokorygowania deformacji lub innych powikłań. Doświadczenie operatora, jego umiejętność oceny warunków anatomicznych oraz precyzja śródoperacyjna mają tu decydujące znaczenie.
Nie bez znaczenia pozostaje też dobór metody do pacjenta i jego przypadku. W wielu sytuacjach optymalne rezultaty daje podejście hybrydowe – łączące elementy chirurgii otwartej i małoinwazyjnej. O wyborze techniki powinny decydować ponad wszystko względy kliniczne, a nie „życzenia” pacjenta. Doświadczenie kliniczne lekarza, również w tym aspekcie jest nieodzowne.
Wieloletnia praktyka operacyjna dr. Pawła Adamczyka, jego udział w rozwoju i popularyzacji technik przezskórnych oraz codzienne stosowanie procedur MIS w leczeniu deformacji stopy, które prowadzi, stanowią dowód na to, że technika ta – przy odpowiednim doświadczeniu i zapleczu – może stanowić bezpieczną i efektywną alternatywę dla klasycznych operacji otwartych. Jest to wyraz dojrzałej, nowoczesnej ortopedii, w której technologia służy celowi jakim jest dobro pacjenta, a nie odwrotnie.