Najważniejsze informacje z artykułu:
- Paluch koślawy to nie tylko „guz”, ale skomplikowane zniekształcenie biomechaniczne całego przodostopia, obejmujące rotację palca i przemieszczenie kości śródstopia
- Powstawanie haluksów wynika z połączenia predyspozycji genetycznych, zaburzeń budowy stopy oraz czynników zewnętrznych, takich jak niewłaściwe obuwie.
- Metody zachowawcze (wkładki, fizjoterapia) skutecznie łagodzą ból, jednak trwałą korekcję osi stopy można uzyskać wyłącznie na drodze operacyjnej.
- Nowoczesne techniki operacyjne pozwalają na chodzenie w specjalnym obuwiu już od pierwszych dni po zabiegu, a powrót do codziennych butów następuje zazwyczaj po 6–8 tygodniach.
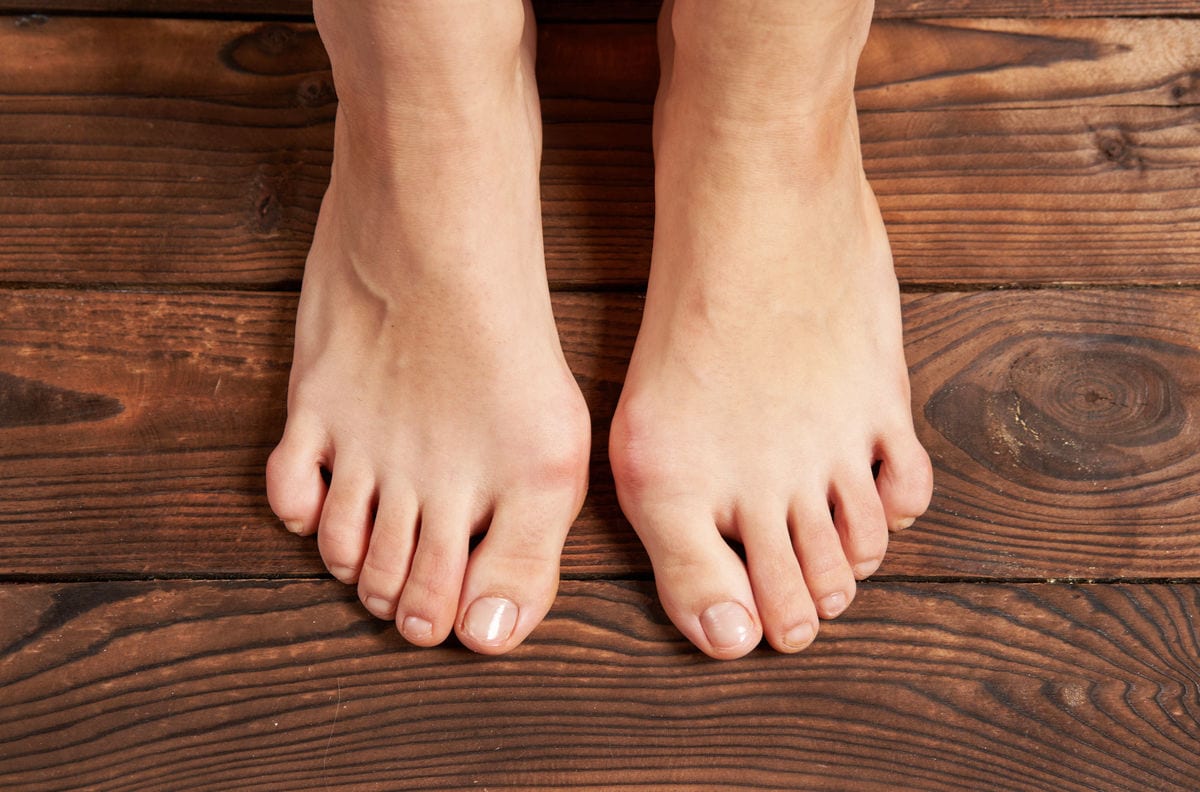
Paluch koślawy (łac. hallux valgus) to jedna z najczęstszych deformacji przodostopia. Polega na bocznym odchyleniu palucha w stronę pozostałych palców oraz przyśrodkowym przemieszczeniu I kości śródstopia, co prowadzi do poszerzenia przodostopia, konfliktu z obuwiem, przewlekłego bólu i wtórnych przeciążeń w obrębie stopy. Schorzenie ma tendencję do progresji i może powodować kolejne deformacje palców oraz dolegliwości bólowe przodostopia. Przysparza wiele rozmaitych problemów osobom cierpiącym, wiąże się również z kwestiami kosmetyczno-estetycznymi.
Zapraszamy do zapoznania się z wyczerpującym artykułem, poświęconym problemom palucha koślawego i leczenia tej dolegliwości. Tekst powstał we współpracy z dr. n. med. Pawłem Adamczykiem, specjalistą w Form w dziedzinie ortopedii i traumatologii oraz chirurgii stopy i stawu skokowego oraz kończyny dolnej.
Co to jest paluch koślawy, czyli tzw. “haluks”?
Paluch koślawy jest jedną z częstszych deformacji stopy. Zniekształcenie to dotyczy nie tylko dużego palca ale całej stopy i polega na tym, że:
- paluch ustawia się w koślawości (odchyla się w stronę palca II) i często ulega pronacji (czyli rotacji),
- kość śródstopia przemieszcza się przyśrodkowo, co poszerza przodostopie,
- w okolicy stawu śródstopno-paliczkowego (MTP I) często pojawia się bolesna wyniosłość („guz”), związana z przeciążeniem i podrażnieniem tkanek miękkich.

Nazewnictwo: paluch koślawy a „haluksy” / „bunion”.
- Paluch koślawy (łac. hallux valgus) to poprawna nazwa deformacji osi palucha i I promienia.
- „Haluks / haluksy” to potoczne określenie używane w Polsce.
- W materiałach anglojęzycznych często używa się pojęcia bunion – odnosi się ono do bolesnej wyniosłości w okolicy MTP I i bywa używane zamiennie z hallux valgus, ale klinicznie „bunion” opisuje raczej objaw/zmianę w okolicy stawu, a nie całą biomechaniczną deformację.
Istota problemu
Istotą palucha koślawego jest postępujące zaburzenie biomechaniki promienia stopy i równowagi mięśniowo-więzadłowej wokół stawu MTP – śródstopno-paliczkowego palucha. Wraz z narastaniem deformacji dochodzi do:
- nasilenia koślawości i pronacji palucha,
- zaburzeń ustawienia trzeszczek,
- przeciążenia przodostopia i wtórnych dolegliwości (np. metatarsalgii),
- rozwoju zmian towarzyszących (np. palce młotkowate).
Skuteczne leczenie „haluksa” polega na korekcji deformacji stopy, a nie na samym usunięciu bolesnego guza.
Etiologia – przyczyny palucha koślawego
Nie można wskazać jednej, bezpośredniej przyczyna powstania palucha koślawego. Najczęściej jest to efekt współdziałania:
- predyspozycji rodzinnych/genetycznych,
- zaburzeń biomechaniki stopy (np. „płaskostopie poprzeczne”, niewydolność struktur stabilizujących I promień),
- czynników zewnętrznych, w tym nieprawidłowego obuwia (wąski przód, wysokie obcasy), które nasilają objawy i mogą sprzyjać progresji.
Do częstych czynników ryzyka należą także choroby ogólnoustrojowe (np. RZS, choroby tkanki łącznej) oraz zaburzenia nerwowo-mięśniowe.
Symptomy i objawy tzw. „haluksów”
Najczęstsze objawy palucha koślawego to:
- widoczne odchylenie palucha w stronę palca II, czasem nawet mogą się skrzyżować.
- ból i tkliwość po przyśrodkowej stronie stawu MTP I,
- zaczerwienienie/obrzęk tkanek nad wyniosłością (często podrażnienie od obuwia),
- trudność w doborze obuwia z powodu poszerzenia przodostopia,
- ból przodostopia (metatarsalgia), modzele podeszwowe,
- objawy wtórne: palce młotkowate, przeciążenia w obrębie II–IV promienia.
Rozpoznanie i diagnostyka
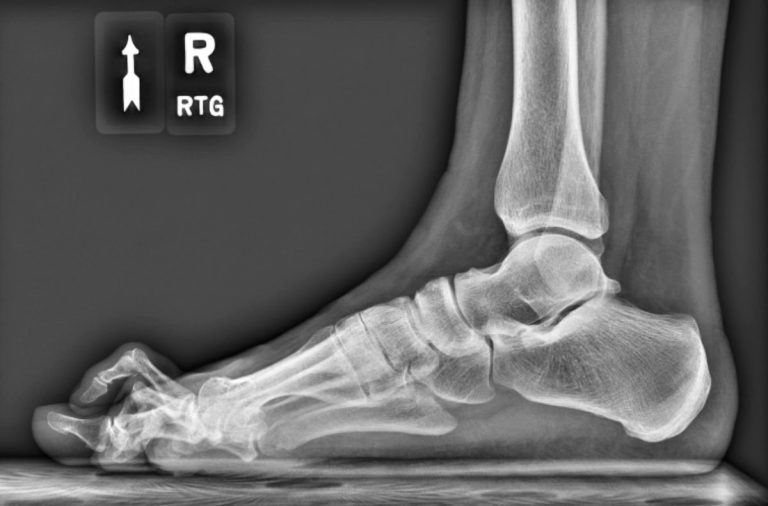
Rozpoznanie opiera się na badaniu klinicznym oraz ocenie ustawienia stopy w obciążeniu. Badanie obrazowe jest kluczowe dla planowania leczenia:
- RTG stóp w obciążeniu – pozwala ocenić nasilenie i stopień deformacji i zaplanować leczenie.
Diagnostyka różnicowa
Objawy w okolicy palucha wymagają odróżnienia m.in. od innych deformacji i chorób:
- palucha sztywniejącego (hallux rigidus) – w deformacji tej dominuje ograniczenie ruchomości i zmiany zwyrodnieniowe, a nie koślawość osi – chociaż mogą współistnieć,
- dny moczanowej (nagły, ostry stan zapalny stawu),
- bólu przeciążeniowego przodostopia niezwiązanego z deformacją I promienia.
Istota leczenia
Celem leczenia jest zmniejszenie bólu i stanu zapalnego tkanek okołostawowych MTP I oraz zatrzymanie postępu (progresji) choroby. Poprawa tolerancji obuwia i funkcji lokomocyjnej (chodu i jego komfortu).
Leczenie zachowawcze
Leczenie zachowawcze stosuje się najczęściej w postaciach łagodnych/umiarkowanych lub gdy celem jest redukcja objawów. Obejmuje:
- stosowanie obuwia z szerokim przodostopiem, miękką cholewką i stabilną podeszwą,
- osłony/odciążenia bolesnej okolicy, separatory, ortezy nocne (w wybranych przypadkach),
- wkładki i elementy odciążające przodostopie,
- leczenie przeciwbólowe/przeciwzapalne w razie potrzeby.
Trzeba wyraźnie podkreślić, że metody zachowawcze zwykle nie cofają deformacji kostnej, ale mogą istotnie zmniejszać ból i poprawiać funkcję.
Leczenie operacyjne
Ma na celu korekcję osi I promienia i przywrócenie prawidłowych warunków biomechanicznych. Operację rozważa się w przypadkach, w których:
- ból jest częsty/nawracający,
- deformacja realnie ogranicza funkcjonowanie (chód, dobór obuwia, normalne funkcjonowanie),
- leczenie zachowawcze nie przynosi zadowalającej poprawy.
Wytyczne odnośnie leczenia operacyjnego są bardzo klarowne: operacji nie wykonuje się dla efektu wizualnego, tylko z powodu dokuczliwych objawów i ograniczeń funkcji stopy.
Dobór techniki zależy od stopnia deformacji i warunków biomechanicznych. Najczęstsze grupy procedur to:
- osteotomie korekcyjne I kości śródstopia (np. Chevron/Scarf) często łączone z osteotomią paliczka (Akin),
- procedury tkanek miękkich (np. – uwolnienie trzeszczki bocznej, plastyki torebki stawu MTP I),
- artrodeza Lapidusa (usztywnienie stawu stępowo-śródstopnego I promienia) w sytuacjach, gdzie kluczowa jest stabilizacja I promienia,
- u pacjentów z wybranymi problemami reumatoidalnymi/zaawansowanymi zmianami – inne strategie, w tym artrodeza MTP I.
W ostatnich latach rozwijane są również techniki małoinwazyjne (np. MICA) w odpowiednio dobranych wskazaniach.
Fizjoterapia
Fizjoterapia ma znaczenie w dwóch obszarach zastosowań:
- zachowawczo – praca nad obciążeniem stopy, poprawą chodu, edukacją ruchową i doborem obuwia/wkładek,
- pooperacyjnie – kontrola obrzęku, praca nad mobilnością, reedukacja chodu, stopniowy powrót do aktywności.
Podobnie jak w innych deformacjach kostnych, fizjoterapia ich nie koryguje, ale może istotnie poprawić funkcję i wspierać leczenie oraz rekonwalescencję.
Rokowania i powrót do sprawności
Rokowania są dobre lub bardzo dobre. Leczenie operacyjne palucha koślawego zwykle przynosi poprawę bólu i funkcji, ale wymaga odpowiednio długiego okresu gojenia oraz ścisłego przestrzegania zaleceń pooperacyjnych.
Czas gojenia
- Zrost kostny po osteotomiach: pierwszy zwykle 6 tygodni (pozwalający zdjąć buty pooperacyjne), pełny po ok. 3 miesiącach.
- Obrzęk przodostopia może utrzymywać się kilka miesięcy (3-6 miesięcy), zwłaszcza jeśli były wykonywane osteotomie innych kości śródstopia (np. DMMO).
- Pełna przebudowa tkanek miękkich trwa od 6 do nawet 12 miesięcy.
Powrót do obciążania i aktywności
- Chodzenie w specjalnym obuwiu pooperacyjnym: zazwyczaj od pierwszych dni po zabiegu.
- Powrót do obuwia codziennego: najczęściej po 6–8 tygodniach.
- Aktywność sportowa o większym obciążeniu przodostopia: zwykle po 3–4 miesiącach.
- Pełny powrót do aktywności zajmuje zazwyczaj ok. 6 miesięcy
Leczenie palucha koślawego / “haluksów” w Form Grupa Lekarska – podsumowanie
Paluch koślawy – inaczej „haluks” to deformacja stopy, która może prowadzić do przewlekłego bólu, trudności w noszeniu obuwia i wtórnych przeciążeń przodostopia. Kluczowe jest leczenie oparte o: diagnozę w obciążeniu, ocenę stopnia deformacji oraz dobór strategii leczenia (zachowawczej lub operacyjnej) do realnych objawów i ograniczeń funkcji stopy.
W Grupie Lekarskiej Form prowadzimy: diagnostykę i planowe leczenia, terapie zachowawcze (dobór obuwia/wkładek, fizjoterapia), stosujemy nowoczesne techniki operacyjne – w tym kwalifikację do procedur korekcyjnych i małoinwazyjnych w odpowiednich wskazaniach. Prowadzimy także pacjentów przez proces rekonwalescencji uwzględniający fizjoterapię i powrót do aktywności.