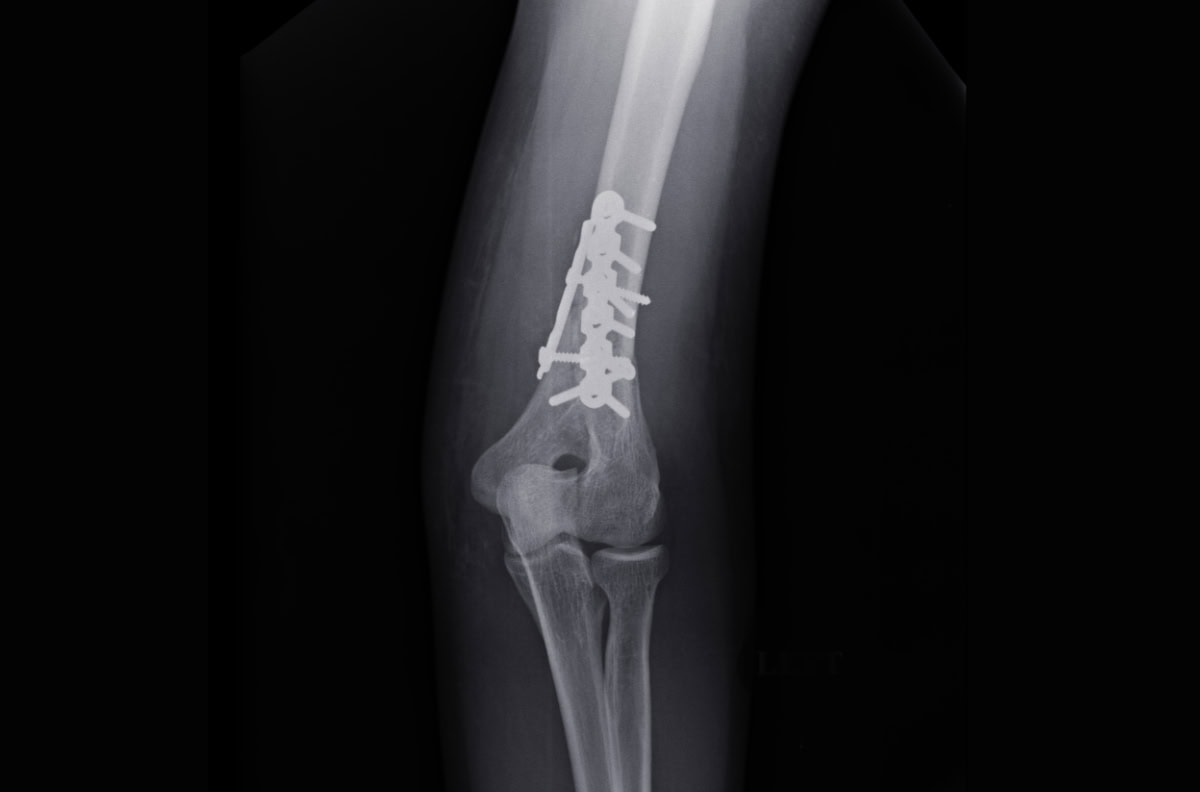
Złamanie końca dalszego kości ramiennej to poważny uraz, który dotyczy jednej z najważniejszych części łokcia – okolicy odpowiedzialnej za zginanie, prostowanie i pośrednio za ruchy rotacyjne przedramienia. Choć nie należy do najczęstszych złamań, jest jednym z najtrudniejszych w leczeniu. Złamanie nasady dalszej kości ramiennej dotyczy zarówno dzieci, jak i dorosłych, i prawie zawsze wymaga interwencji chirurgicznej. Z perspektywy ortopedy urazowego jest to jedno z bardziej wymagających złamań – zarówno ze względu na jego charakter, ale także z powodu skomplikowanej anatomii tej okolicy kończyny górnej.
Zapraszamy do zapoznania się z naszym artykułem, który powstał na podstawie obszernego wywiadu z dr. Filipem Kucharczykiem dotyczącym specyfiki łokcia oraz najczęstszych chorób i urazów tej okolicy narządu ruchu. Dr Filip Kucharczyk jest ortopedą i traumatologiem, który w Form specjalizuje się w chirurgii kończyny górnej ze szczególnym uwzględnieniem łokcia.
Co to jest złamanie nasady dalszej kości ramiennej?
Nasada, inaczej koniec dalszy kości ramiennej, to ta jej część, która współtworzy staw łokciowy – a właściwie należałoby powiedzieć łokieć, ponieważ nie jest on pojedynczym stawem a kompleksem trzech stawów (złożony staw trójczłonowy). Nasada (koniec dalszy) kości ramiennej współtworzy dwa z trzech stawów wchodzących w skład łokcia:
- staw ramienno-łokciowy (articulatio humeroulnaris),
- staw ramienno-promieniowy (articulatio humeroradialis).
Właśnie w tych dwóch stawach odbywa się ruch zgięcia i wyprostu łokcia, a także – pośrednio – rotacja przedramienia. Zlokalizowana w tej okolicy główka kości ramiennej stanowi punkt kontaktu z kością promieniową, a bloczek – z kością łokciową. Złamanie nasady dalszej kości ramiennej to przerwanie ciągłości warstwy korowej i/lub beleczkowej tej części kości, nierzadko obejmujące również powierzchnię stawową (złamanie przezstawowe). Co to znaczy?
W przypadku złamania końca dalszego kości ramiennej przeważnie dochodzi do naruszenia struktur stawowych – a to wymaga możliwie jak najdokładniejszego odtworzenia anatomicznego tych struktur. Tylko wtedy możliwe jest przywrócenie prawidłowej funkcji i ruchomości łokcia. Co więcej, nieprawidłowe leczenie w tym zakresie rodzi automatycznie ryzyko artrozy (postępującej choroby i degeneracji stawu lub stawów). W przypadku złamań nasady dalszej kości ramiennej istnieje dodatkowy problem polegający na tym, że złamania te najczęściej są wieloodłamowe i przemieszczone – rzadko kiedy jest to proste pęknięcie na dwa stabilne odłamy. U dorosłych pacjentów typowy scenariusz to roztrzaskany staw, który przypomina bardziej rozbity dzbanek niż pękniętą kość – leczenie polega na złożeniu go w całość z wielu drobnych fragmentów.
Umiejscowienie nasady dalszej kości ramiennej w narządzie ruchu i budowa anatomiczna
Koniec dalszy kości ramiennej jest kluczowym elementem anatomicznym łokcia, który jest kompleksem trzech stawów i znajduje się w połowie kończyny górnej. Łączy przedramię z ramieniem. Nasada składa się z bloczka oraz główki kości ramiennej, które tworzą powierzchnie stawowe dla kości łokciowej i kości promieniowej. To właśnie na tych strukturach opierają się kości przedramienia podczas ruchu łokcia – zgięcia, wyprostu i rotacji. Stawy tworzące łokieć są zamknięte w jednej torebce stawowej i funkcjonują jako całość, chociaż biomechanicznie się różnią odpowiadając za różne zakresy ruchu.
- Staw ramienno-łokciowy (articulatio humeroulnaris)
– zlokalizowany między bloczkiem kości ramiennej a wcięciem bloczkowym kości łokciowej,
– odpowiada za ruchy zgięcia i wyprostu (działa jak zawias). - Staw ramienno-promieniowy (articulatio humeroradialis)
– usytuowany między główką kości ramiennej a głową kości promieniowej,
– uczestniczy zarówno w zgięciu/wyproście, jak i w rotacji przedramienia. - Staw promieniowo-łokciowy bliższy (articulatio radioulnaris proximalis)
– znajduje się między głową kości promieniowej a wcięciem promieniowym kości łokciowej,
– umożliwia ruchy nawracania i odwracania przedramienia (rotacja).
Anatomiczne położenie tej części kości oraz skomplikowana budowa całego układu sprawiają, że dostęp do nasady w trakcie operacji jest znacznie utrudniony. Od góry znajduje się masywny mięsień trójgłowy ramienia, który całkowicie ją przykrywa. Od przodu – gęsta sieć nerwów i naczyń, przez co przedni dostęp chirurgiczny jest praktycznie wykluczony. Od tyłu znajduje się wyrostek łokciowy, który zasłania znaczną część powierzchni stawowej.
Dlatego dostęp operacyjny do tej okolicy zazwyczaj odbywa się od boku, od tyłu lub od przyśrodka, a czasami – żeby w ogóle zobaczyć złamanie – trzeba wykonać osteotomię wyrostka łokciowego lub przeciąć ścięgno mięśnia trójgłowego. Tylko wtedy można odpowiednio odsunąćstruktury i uzyskać potrzebną ekspozycję pola operacyjnego.
Istota problemu – dlaczego to złamanie jest tak trudne?
Złamanie nasady dalszej kości ramiennej to jeden z najtrudniejszych urazów w chirurgii urazowej kończyny górnej. Zarówno dla lekarza jak i dla pacjenta. Wynika to z kilku kluczowych powodów, które wzajemnie się nakładają potęgując problem związany z leczeniem tego złamania.
- Omówiona, skomplikowana budowa anatomiczna okolicy oraz bardzo trudny dostęp wymagają od lekarza operującego doświadczenia w przeprowadzaniu podobnych operacji, precyzji i wiedzy.
- Złamanie dotyczy stawu lub stawów, a to oznacza, że odtworzenie powierzchni stawowej musi być jak najdokładniejsze. W stawie wszystko musi się ruszać gładko i bez oporu – w przeciwnym razie szybko dochodzi do usztywnienia i ograniczenia ruchomości a w dłuższej perspektywie do powikłań i rozwoju choroby zwyrodnieniowej (artrozy).
- Złamania nasady dalszej kości ramiennej bardzo rzadko są złamaniami prostymi. Większość z nich ma charakter wieloodłamowy, czyli zamiast jednego lub dwóch fragmentów mamy do czynienia z całą mozaiką drobnych fragmentów kostnych, które dodatkowo ulegają przemieszczeniom. Kość w tym miejscu nie jest duża, a powierzchnia stawowa skomplikowana – co sprawia, że precyzyjne zespolenie wszystkich fragmentów jest prawdziwym chirurgicznym wyzwaniem wymagającym ogromnej precyzji.
- Jest to uraz, który bardzo łatwo komplikuje się sztywnością stawu łokciowego. Łokieć jako staw jest szczególnie podatny na przykurcze, zrosty i ograniczenia zakresu ruchu po każdym większym urazie. Bardzo źle znosi dłuższe usztywnienie.
- W związku z wielofragmentowością złamań i niewielkimi rozmiarami poszczególnych odłamów występuje duże ryzyko ubytków kostnych i niedokładności zespoleń.
Przyczyny złamania nasady dalszej kości ramiennej
Do złamania końca dalszego kości ramiennej dochodzi zazwyczaj w wyniku działania znacznej siły – jest to typowy urazy wysokoenergetyczny. Występuje zarówno u dzieci, jak i u dorosłych, ale przyczyny bezpośrednie są często bardzo różne.
U dzieci do złamania nasady dalszej kości ramiennej dochodzi zazwyczaj w wyniku upadku – np. ze zjeżdżalni, drabinek czy podczas zabawy, w czasie którego dziecko próbuje się podeprzeć. Z pozoru błahy uraz może zakończyć się złamaniem, zwłaszcza jeśli siła, kierunek i wektor uderzenia skoncentrowały się właśnie w okolicy łokcia.
U dorosłych przyczyny złamania nasady dalszej kości ramiennej to najczęściej:
- bezpośrednie uderzenia w okolicę łokcia (np. upadki na twarde podłoże),
- wypadki komunikacyjne (samochodowe, motocyklowe), w których dochodzi do złożonego, trudnego do dokładnego prześledzenia mechanizmu urazu – wiadomo jednak, że siła musiała przekroczyć zdolności absorpcji ze strony kości ręki, nadgarstka i przedramienia.
To, co łączy wszystkie przypadki, to fakt, że uraz zawsze jest poważny. Kość łamie się tam, gdzie działała i skumulowała się duża, skoncentrowana siła kinetyczna. Efektem jest złamanie, najczęściej wielofragmentowe i niestabilne, obejmujące powierzchnię stawową.
Objawy złamania nasady dalszej kości ramiennej
Złamanie końca dalszego kości ramiennej to uraz, którego nie da się przeoczyć. Pacjent najczęściej zgłasza się natychmiast lub krótko po urazie. Objawów nie sposób zbagatelizować. Są to:
- silny, ostry ból w okolicy łokcia,
- szybko narastający obrzęk i deformacja kończyny – łokieć wygląda „inaczej” niż zwykle,
- całkowite ograniczenie ruchu – próba poruszenia łokciem jest niemożliwa
albo wywołuje bardzo silny ból, - uczucie niestabilności lub „rozsypania się” łokcia,
- w poważniejszych przypadkach – zaburzenia czucia lub ukrwienia w obrębie kończyny górnej.
To nie jest złamanie, które można w jakikolwiek sposób przeczekać. Wyjątek stanowią proste, izolowane, niewielkie złamania główki kości ramiennej (bez przemieszczeń i fragmentaryzacji). Objawy są podobne, ale o mniejszym natężeniu.
Diagnostyka
Diagnostykę złamania nasady dalszej kości ramiennej rozpoczyna się niezwłocznie – jednak w przypadku tego złamania nie chodzi tylko o potwierdzenie/identyfikację urazu. Przede wszystkim trzeba jak najszybciej ocenić, czy kończyna ma prawidłowe ukrwienie i unerwienie.
W bezpośrednim sąsiedztwie końca dalszego kości ramiennej przebiega kilka ważnych nerwów i naczyń:
- nerw łokciowy,
- nerw pośrodkowy,
- nerw promieniowy,
- tętnica ramienna,
- żyły i odgałęzienia tętnicy ramiennej.
Uraz w tej okolicy może je uszkodzić – bezpośrednio przez złamane fragmenty kostne lub pośrednio przez obrzęk i przemieszczenie tkanek. Dlatego pierwszym krokiem badania jest ocena tętna, czucia i ruchomości palców. Należy je wykonać w pierwszej kolejności i dobrze udokumentować pod kątem ewentualnej operacji.
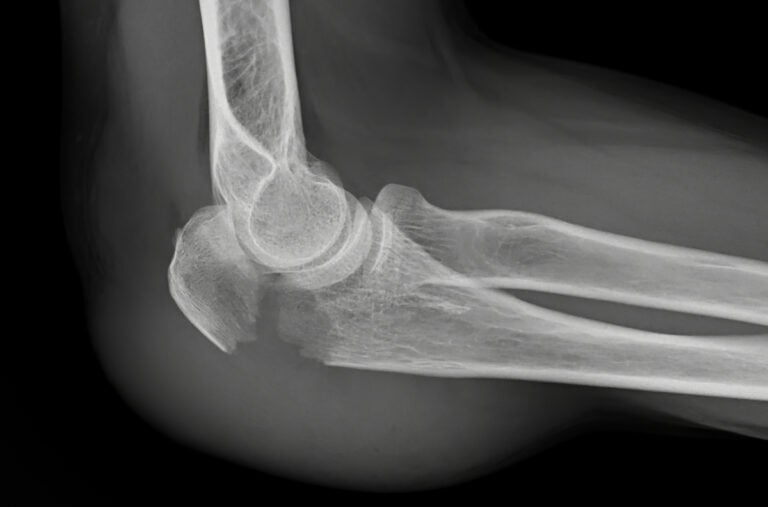
Podstawowym badaniem obrazowym jest klasyczne zdjęcie RTG. Często już ono wystarcza do rozpoznania i wstępnego zaplanowania leczenia.
W przypadkach bardziej skomplikowanych – przy złamaniach wieloodłamowych lub przebiegających przez powierzchnie stawowe – wykonuje się tomografię komputerową (CT). Dzięki niej można dokładnie zobaczyć, jak ułożone są poszczególne fragmenty kości i precyzyjniej zaplanować zabieg operacyjny.
Podejście do leczenia złamania końca dalszego kości ramiennej – cele, wymagania, rokowania
Leczenie złamania końca dalszego kości ramiennej ma na celu szybkie, prawidłowe i możliwie jak najdokładniejsze odtworzenie uszkodzonych powierzchni stawowych oraz precyzyjne i stabilne zespolenie fragmentów kostnych. Tylko wtedy można rozpocząć wczesną rehabilitację stwarzając szansę na pełne odzyskanie funkcji.
Celem leczenia operacyjnego jest:
- anatomiczne odtworzenie powierzchni stawowej,
- stabilna odbudowa tzw. „trójkąta łokciowego” – czyli kolumny bocznej, przyśrodkowej i centralnej (główki i bloczka),
- przywrócenie osi kości ramiennej i prawidłowego połączenia z trzonem,
- umożliwienie jak najszybszego uruchomienia stawu po operacji w celu uniknięcia ryzyka zesztywnienia łokcia.
Są to podstawowe warunki skutecznego leczeniu. Próby „pójścia na skróty” – np. zespolenie tylko jednej kolumny lub użycie zbyt delikatnych implantów – nie gwarantują powodzenia. Wykonanie prawidłowego, stabilnego zespolenia wymaga użycia specjalnie zaprojektowanych, anatomicznych płytek i śrub. W celu przeprowadzenia operacji właściwej i uzyskania dobrego dostępu, niekiedy wymagane jest wykonanie osteotomii wyrostka łokciowego.
Rokowanie zależy od:
- rodzaju złamania,
- jakości operacji i zastosowanych implantów,
- wieku i stanu kości pacjenta (gorsza jakość kości to większe ryzyko powikłań),
- jakości i systematyczności późniejszej rehabilitacji (fizjoterapii).
Jednak jak podkreśla dr. Kucharczyk – nawet przy idealnie wykonanym zabiegu i dobrze prowadzonej fizjoterapii nie zawsze udaje się powrócić do stanu sprzed urazu. To uraz z natury niewdzięczny – wymagający od lekarza, pacjenta i rehabilitanta ogromnej współpracy i cierpliwości.
Leczenie zachowawcze
W przypadku złamania nasady dalszej kości ramiennej leczenie zachowawcze ma bardzo ograniczone zastosowanie. W zdecydowanej większości przypadków nie daje ono szansy na dobry wynik funkcjonalny i nie jest zalecane.
Wyjątki od tej reguły to sytuacje, w których:
- mamy do czynienia z niewielkim, nieprzemieszczonym złamaniem, np. izolowanym uszkodzeniem główki kości ramiennej,
- fragmenty kostne nie wchodzą w konflikt z powierzchniami stawowymi,
- pacjent z różnych przyczyn (np. bardzo zaawansowanego wieku lub komplikacji/obciążeń ogólnych) nie kwalifikuje się do zabiegu operacyjnego.
W takich przypadkach możliwe jest czasowe unieruchomienie kończyny i obserwacja, ale trzeba liczyć się z ryzykiem:
- ograniczenia ruchomości łokcia,
- zrostu w nieprawidłowym ustawieniu,
- wtórnej niestabilności stawu,
- trwałego upośledzenia/ograniczenia funkcji kończyny.
Leczenie operacyjne
W zdecydowanej większości przypadków złamanie końca dalszego kości ramiennej wymaga leczenia operacyjnego, które jest tu złotym standardem. Jest to trudna i wymagająca operacja, którą powinien przeprowadzać chirurg specjalista z doświadczeniem w leczeniu tego typu złamań oraz złamań przezstawowych.
Podstawy skutecznego leczenia operacyjnego
Powodzenie i skuteczność operacji wymaga spełnienia kilku kluczowych warunków. Są to:
- anatomiczne odtworzenie powierzchni stawowe;
- stabilne zespolenie wszystkich trzech kolumn stawu łokciowego: kolumny przyśrodkowej, kolumny bocznej, części środkowej – główki i bloczka;
- prawidłowe połączenie z trzonem kości ramiennej.
To właśnie te trzy elementy tworzą tzw. „trójkąt końca dalszego kości ramiennej”. Jeśli któryś z jego „ramion” nie zostanie ustabilizowany, cała konstrukcja nie będzie w pełni funkcjonalna.
Dostęp operacyjny
Przeprowadzenie operacji zespolenia złamania końca dalszego kości ramiennej często wymaga:
- odsuniecialub przecięcia mięśnia trójgłowego ramienia,
- wykonania osteotomii wyrostka łokciowego – czyli jego przecięcia, w celu odsunięcia i uzyskać widoczność pola operacyjnego.
Te kontrolowane, planowe działania pozwalają ustabilizować i zespolić złamanie najlepiej jak to możliwe, ale trzeba pamiętać i podkreślić, że każda ingerencja w tkanki miękkie niesie określone konsekwencje. Przecięcie, odłuszczenie, rozwarstwienie – wszystkie te działania niosą ryzyko przykurczów, zrostów i powikłań pooperacyjnych.
Implanty i techniki operacyjne
Bezkompromisowe podejście odnośnie komponentów, procedur operacyjnych i rekonwalescencji zdecydowanie poprawia rokowania związane z leczeniem operacyjnym. Dlatego w przypadku złamań nasady dalszej kości ramiennej zaleca się:
- dedykowane implanty anatomiczne, dokładnie dopasowane do kształtu kości,
- śruby i płyty pozwalające na solidne, wielopunktowe zespolenie gwarantujące stabilność,
- niezwłoczną fizjoterapię po zabiegu operacyjnym bez unieruchamiania kończyny.
Ryzyko operacyjne
Leczenie operacyjne niesie ze sobą ryzyko potencjalnych powikłań – szczególnie dotyczy ono nerwów przebiegających w pobliżu:
- czasem dochodzi do ich czasowego porażenia lub niedowładu, które z reguły ustępują,
- rzadziej może dojść do trwałego uszkodzenia – dlatego bardzo ważna jest ostrożność, precyzja śródoperacyjna i odpowiednie zabezpieczenie tych struktur.
Nawet przy perfekcyjnie wykonanym zabiegu mogą wystąpić:
- skostnienia okołostawowe – czyli patologiczne zwapnienia w obrębie tkanek stawu, które go usztywniają,
- blizny i zrosty wewnętrzne – ograniczające ruchomość mimo rehabilitacji,
- przykurcz stawu łokciowego, który czasem wymaga kolejnego, operacyjnego uwolnienia.
Inne formy leczenia
Nawet przy najlepiej wykonanej operacji i rzetelnej rehabilitacji może dojść do sytuacji, w której łokieć pozostaje sztywny. Najczęstszymi problemami wtórnym są:
- przykurcz stawu łokciowego, czyli ograniczenie ruchomości wynikające z blizn, zrostów lub usztywnienia torebki stawowej,
- oraz skostnienia okołostawowe – patologiczne ogniska kostnienia w obrębie tkanek miękkich wokół stawu.
W takich przypadkach rozważa się leczenie operacyjne wtórne.
Uwolnienie przykurczu łokcia
Jest to zabieg polegający na chirurgicznym usunięciu zrostów, blizn i innych barier mechanicznych ograniczających ruch. Procedura ta jest dobrze przebadana i skuteczna – ale wymaga doświadczenia ze strony specjalisty operującego i długiego okresu rekonwalescencji.
Usunięcie skostnień w stawach łokcia
Skostnienia działają jak „zalany cementem zawias” – blokują stawy wchodzące w skład łokcia pod względem mechanicznym. Ich usunięcie to procedura trudna ponieważ wiąże się z ingerencją w okolice często już wcześniej operowane. Dodatkowym ryzykiem są częste nawroty, którym przeciwdziałać można z pomocą intensywnej rehabilitacji z zaangażowaniem wyspecjalizowanego fizjoterapeuty.
Rola i znaczenie fizjoterapii
W przypadku złamania końca dalszego kości ramiennej rehabilitacja nie jest dodatkiem do leczenia, ale integralną jego częścią, bez której nie ma szans na jego realne powodzenie. Zdaniem dr. Kucharczyka jest to połowa sukcesu. Nawet najlepiej złożone i ustabilizowane złamanie oraz perfekcyjnie odtworzony staw nie przywrócą sprawnego działania łokcia bez odpowiedniego, cierpliwego usprawniania. Co więcej – nawet przeciętnie złożone złamanie, przy dobrej, intensywnej i fachowej fizjoterapii, może dać zadowalający wynik funkcjonalny.
Najważniejsze zasady i zadania rehabilitacji po złamaniu końca dalszego kości ramiennej
Fizjoterapia pełni zasadniczą rolę w odzyskiwaniu sprawności stawów łokcia po leczeniu operacyjnym. Jej główne cele to:
- przywrócenie funkcjonalnego zakresu ruchu,
- zapobieganie przykurczom i zrostom w obrębie torebki stawowej oraz tkanek miękkich,
- stopniowe odzyskiwanie siły i sprawności funkcjonalnej kończyny górnej.
Dążeniedo osiągnięcia wspomnianych, funkcjonalnych zakresów ruchu, umożliwia uzyskanie odpowiednich zakresów ruchomości i dzięki temu samodzielność w codziennych czynnościach:
- zgięcie i wyprost – minimum 30–130°,
- nawracanie i odwracanie przedramienia – po 50° w każdą stronę.
Złamanie nasady dalszej kości ramiennej – Rehabilitacja bez unieruchomienia
W nowoczesnym podejściu nie stosuje się unieruchomienia w gipsie po operacji. Staw jest uruchamiany jak najwcześniej, w granicach bezpieczeństwa ustalonych przez lekarza operującego. Pacjent trafia jak najszybciej pod opiekę fizjoterapeuty, który prowadzi indywidualnie dobrany program usprawniania.
Indywidualizacja programu ćwiczeń
Przebieg rehabilitacji zależy m.in. od wieku pacjenta i jakości tkanki kostnej. Powinien być pod tym kątem dopasowany:
- u osób młodych z dobrą jakością kości i solidnym zespoleniem możliwa jest bardziej intensywna i dynamiczna fizjoterapia,
- u pacjentów starszych, szczególnie z osteoporozą, ćwiczenia muszą być bardziej ostrożne i rozłożone w czasie, z ograniczeniem lub nawet wykluczeniem obciążeń mechanicznych.
Powrót do zdrowia – rokowania i czas odzyskiwania sprawności
Rekonwalescencja po złamaniu końca dalszego kości ramiennej to proces długi i często wymagający. Nie da się tego przyspieszyć – nawet jeśli operacja przebiegła idealnie, a rehabilitacja jest prowadzona wzorowo.
Ile trwa powrót do sprawności po złamaniu nasady dalszej kości ramiennej?
Pół roku – to realny czas na odzyskanie funkcji łokcia po złamaniu nasady dalszej kości ramiennej. W tym okresie zakres ruchu może być ograniczony, i nie jest to powód do niepokoju – dopiero po 6 miesiącach można rzetelnie ocenić efekt leczenia. Trzeba też pamiętać, że pełnego zakresu ruchu często nie da się odzyskać – i nie zawsze jest to konieczne do normalnego funkcjonowania.
Jaki zakres ruchu uznaje się za funkcjonalny?
Anatomiczne zakresy ruchomości łokcia to:
- zgięcie–wyprost – 0–150°,
- nawracanie–odwracanie – 75–85°,
Jednak zakres funkcjonalny, czyli taki, który wystarcza do codziennych czynności wynosi odpowiednio:
- zgięcie–wyprost – 30–130°,
- rotacje – 50–50°.
Jeśli pacjent osiąga taki zakres – można uznać, że wynik leczenia jest zadowalający.
Podsumowanie
Złamanie nasady dalszej kości ramiennej to jedno z najtrudniejszych złamań kończyny górnej – zarówno pod względem anatomicznym, technicznym jak i funkcjonalnym. Dotyczy złożonej struktury stawowej, która odpowiada za wszystkie ruchy łokcia, i w której bardzo łatwo o powikłania – sztywność, zrosty, skostnienia. Leczenie wymaga nie tylko precyzyjnej operacji, ale też czasu, cierpliwości i zaangażowania pacjenta w rehabilitację.
W wielu przypadkach odzyskanie bardzo dobrej sprawności jest możliwe – jednak wymaga to doświadczenia ze strony zespołu medycznego, starannego planowania leczenia i indywidualnego podejścia do całego procesu.
W Grupie Lekarskiej Form prowadzimy kompleksową diagnostykę i leczenie operacyjne tego typu złamań, a także proces rehabilitacji prowadzony przez doświadczonych, wyspecjalizowanych fizjoterapeutów. Naszym celem jest umożliwienie pacjentowi jak najszybszego powrotu do codziennej aktywności i odzyskania możliwie jak najpełniejszej sprawności – z poszanowaniem realnych możliwości organizmu i wykorzystaniem zasad nowoczesnej ortopedii.
Przeczytaj też: Złamanie głowy kości promieniowej