Najważniejsze informacje z artykułu:
- Paluch sztywny to postępująca choroba zwyrodnieniowa stawu śródstopno-paliczkowego (MTP I), która prowadzi do utraty zgięcia grzbietowego palca, bolesności oraz istotnych zaburzeń biomechaniki chodu i pracy całej kończyny dolnej.
- Wybór metody leczenia jest ściśle uzależniony od stadium zaawansowania zmian widocznych w badaniu RTG w obciążeniu, a nie tylko od subiektywnego nasilenia bólu odczuwanego przez pacjenta.
- Leczenie zachowawcze (modyfikacja obuwia, wkładki, fizjoterapia) skupia się na łagodzeniu objawów we wczesnych fazach, natomiast w stanach zaawansowanych najskuteczniejszym i najbardziej przewidywalnym rozwiązaniem jest artrodeza (usztywnienie) stawu.
- Brak podjęcia leczenia prowadzi do nieodwracalnej degradacji chrząstki stawowej oraz wystąpienia wtórnych dolegliwości bólowych w obrębie śródstopia, kolan, bioder, a nawet kręgosłupa.
Paluch sztywny jest jedną z istotnych deformacji stopy. Wywołuje ją choroba zwyrodnieniowa stawu śródstopno-paliczkowego palucha (MTP I). Prowadzi do utrwalonego ograniczenia ruchu, które zaburza prawidłową mechanikę chodu i stanowi częstą przyczynę bólu palucha. Przeważnie dotyczy osób aktywnych oraz pacjentów po przebytych urazach stopy. Skuteczność leczenia jest bezpośrednio związana ze stopniem zaawansowania choroby i zniszczenia stawu.
Paluch sztywny to problem biomechaniczny, wpływający na sposób przetaczania stopy i pracę całej kończyny dolnej. Wraz z postępem zmian zwyrodnieniowych następuje deformacja głowy pierwszej kości śródstopia oraz stopniowa utrata zdolności wyprostu palucha (zgięcia grzbietowego), co prowadzi do nieprawidłowego ruchu, przeciążeń oraz narastania dolegliwości. Właściwe rozpoznanie stadium choroby ma kluczowe znaczenie, ponieważ od niego zależy wybór metody leczenia i realne rokowanie funkcjonalne.
Co to jest paluch sztywny?
Paluch sztywny (hallux rigidus) jest następstwem choroby zwyrodnieniowej stawu MTP I, charakteryzującej się postępującym uszkodzeniem chrząstki stawowej, wytworzeniem osteofitu na głowie pierwszej kości śródstopia, narastającą sztywnością oraz ograniczeniem zgięcia grzbietowego palucha. W miarę rozwoju choroby dochodzi do powstawania zmian kostnych (osteofitów) i stopniowej utraty prawidłowej ruchomości stawu, co bezpośrednio zaburza mechanikę chodu.
Na czym polega paluch sztywny? Istota problemu biomechanicznego
Istotą palucha sztywnego jest postępujące ograniczenie ruchomości stawu MTP I, przede wszystkim wyprostu (zgięcia grzbietowego) palucha, które odgrywa kluczową rolę w fazie wybicia stopy podczas chodu. Utrata tego zakresu ruchu zaburza naturalny wzorzec przetaczania stopy i wymusza kompensacje w innych jej częściach stopy oraz w obrębie całej kończyny dolnej.
Wraz z rozwojem choroby dochodzi do konfliktu kostnego między podstawą paliczka bliższego a głową pierwszej kości śródstopia, co prowadzi do powstania osteofitów. Skutkiem są narastający ból, sztywność oraz stopniowe wyłączanie palucha z jego prawidłowej funkcji podporowo-napędowej. Problem ma więc charakter nie tylko miejscowy, lecz szerszy – biomechaniczny, wpływający na rozkład obciążeń w obrębie całej stopy.
Etiologia i przyczyny sztywnego palucha
Paluch sztywny rozwija się w wyniku przewlekłego przeciążenia, a w konsekwencji uszkodzenia stawu śródstopno-paliczkowego palucha (MTP I), co prowadzi do stopniowej degeneracji chrząstki stawowej. Najczęściej jest efektem nakładających się czynników mechanicznych i urazowych, które zaburzają prawidłową pracę pierwszego promienia stopy i sprzyjają stopniowemu uszkadzaniu stawu.
Do najczęstszych przyczyn powstawania palucha sztywnego należą:
- przebyte urazy stawu MTP I, często bagatelizowane lub leczone zachowawczo bez diagnostyki stopy;
- przewlekłe mikrourazy, typowe dla osób aktywnych fizycznie, zwłaszcza uprawiających bieganie, piłkę nożną oraz sporty halowe;
- niekorzystne cechy anatomiczne I promienia, zaburzenia biomechaniki stopy oraz współistniejące deformacje, prowadzące do nieprawidłowego rozkładu obciążeń;
- choroby zapalne stawów, które mogą przyspieszać proces zwyrodnieniowy.
Objawy palucha sztywnego – kiedy problem staje się klinicznie istotny?
Objawy palucha sztywnego narastają stopniowo i początkowo mogą być niespecyficzne, co sprzyja ich bagatelizowaniu. Najczęściej pierwszym sygnałem jest ból palucha nasilający się podczas chodzenia, zwłaszcza w fazie wybicia stopy. Wraz z postępem choroby pojawia się sztywność stawu MTP I, szczególnie odczuwalna przy unoszeniu palca i próbie jego zgięcia grzbietowego.
Częstym objawem jest również deformacja, obrzęk i tkliwość okolicy grzbietowej stawu, a narastające zmiany kostne mogą powodować dyskomfort przy noszeniu obuwia, zwłaszcza ucisk od strony grzbietowej. W zaawansowanych stadiach palucha sztywnego ból może występować również w spoczynku, co świadczy już o istotnym zaawansowaniu zmian zwyrodnieniowych..
Diagnostyka – rozpoznanie i ocena stadium choroby
Podstawą rozpoznania palucha sztywnego jest dokładne badanie kliniczne, obejmujące ocenę zakresu ruchu stawu MTP I – w szczególności zgięcia grzbietowego palucha, oraz lokalizację i określenie nasilenia dolegliwości bólowych.
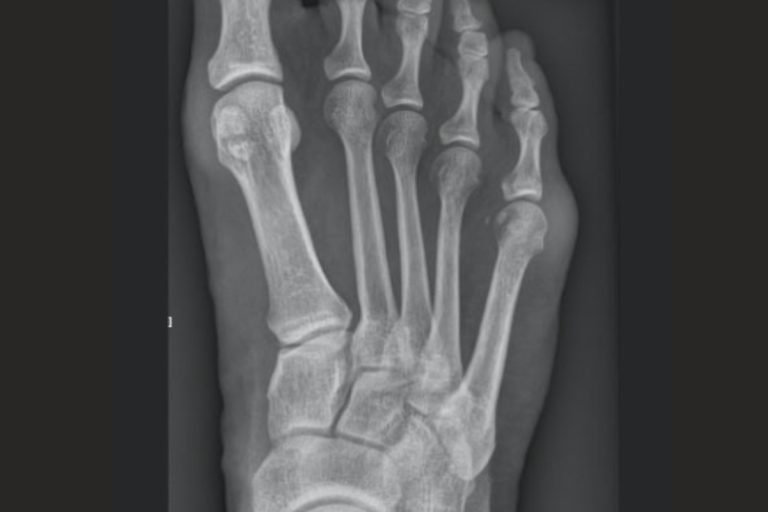
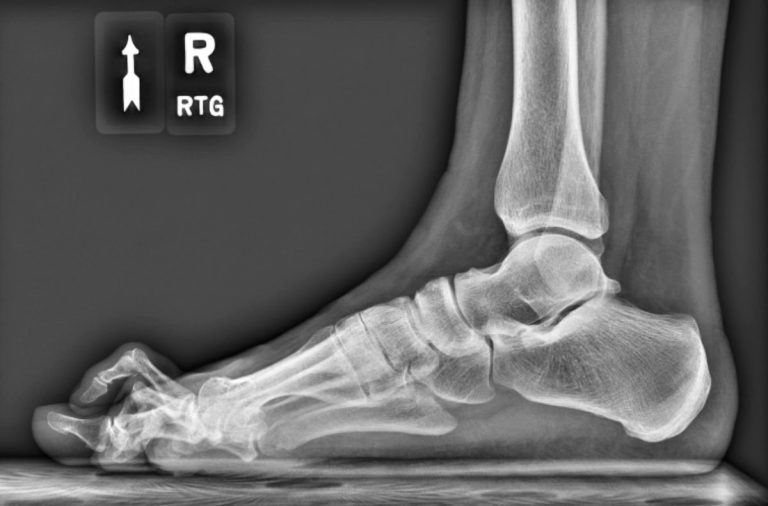
Badaniem decydującym w diagnostyce palucha sztywnego jest RTG stopy w obciążeniu, które pozwala ocenić stopień zwężenia szpary stawowej, obecność osteofitów oraz zaawansowanie zmian zwyrodnieniowych stawu. Obraz radiologiczny umożliwia określenie stadium choroby, co ma kluczowe znaczenie przy wyborze metody leczenia.
W wybranych przypadkach diagnostykę uzupełnia się o USG lub rezonans magnetyczny (MRI), szczególnie gdy konieczna jest dokładniejsza ocena chrząstki stawowej lub tkanek miękkich.
Stadium zaawansowania i rozległość zmian zwyrodnieniowych, a nie wyłącznie nasilenie bólu, decyduje o dalszym postępowaniu terapeutycznym.
Istota leczenia palucha sztywnego – na czym polega problem terapeutyczny?
Istotą leczenia hallux rigidus jest odpowiednie postępowanie terapeutyczne dostosowane do stopnia zaawansowania zmian zwyrodnieniowych stawu śródstopno-paliczkowego palucha (MTP I). Paluch sztywny jest chorobą postępującą, w której z czasem dochodzi do nieodwracalnego uszkodzenia chrząstki stawowej oraz upośledzenia lub utraty funkcji stawu.
We wczesnych stadiach celem leczenia jest spowolnienie progresji choroby, ograniczenie przeciążeń oraz poprawa biomechaniki chodu. W bardziej zaawansowanych postaciach podstawowym celem staje się eliminacja bólu i przywrócenie możliwie najlepszej funkcji stopy, nawet kosztem utraty ruchomości w zajętym stawie.
Kluczowa jest prawidłowa kwalifikacja do leczenia, oparta na obrazie klinicznym i radiologicznym. To stadium choroby, a nie subiektywnie odczuwane nasilenie bólu, decyduje o wyborze leczenia zachowawczego lub operacyjnego.
Leczenie nieoperacyjne palucha sztywnego
Leczenie zachowawcze palucha sztywnego stosuje się we wczesnych stadiach choroby, gdy zmiany zwyrodnieniowe nie są jeszcze zaawansowane, a staw śródstopno-paliczkowy palucha (MTP I) zachowuje częściową ruchomość. Jego celem jest zmniejszenie dolegliwości bólowych, ograniczenie przeciążeń oraz spowolnienie progresji choroby.
Podstawę leczenia zachowawczego stanowią:
- modyfikacja obuwia, w szczególności stosowanie sztywnej podeszwy lub tzw. rocker sole czyli butów na półokrągłej podeszwie, które ograniczają konieczność zgięcia grzbietowego palucha podczas chodu;
- wkładki ortopedyczne, poprawiające biomechanikę pierwszego promienia stopy oraz rozkład obciążeń;
- farmakoterapia przeciwbólowa i przeciwzapalna, stosowana objawowo, a w wybranych przypadkach iniekcje dostawowe, których celem jest czasowe zmniejszenie bólu i stanu zapalnego.
Należy podkreślić, że leczenie zachowawcze nie zatrzymuje choroby definitywnie i nie prowadzi do odbudowy chrząstki stawowej. Jego rola polega na kontroli objawów, spowolnieniu rozwoju zmian oraz odsunięciu w czasie konieczności leczenia operacyjnego, o ile pozwala na to stadium zaawansowania choroby.
Leczenie operacyjne palucha sztywnego
Leczenie dobiera się indywidualnie, w oparciu o rozpoznane stadium zaawansowania zmian zwyrodnieniowych, obraz kliniczny oraz oczekiwania funkcjonalne pacjenta. Celem zabiegu jest zmniejszenie bólu, poprawa funkcji stopy oraz przywrócenie możliwie najbardziej fizjologicznego wzorca chodu.
We wczesnych i pośrednich stadiach choroby stosuje się cheilektomię, czyli usunięcie osteofitów z grzbietowej części stawu MTP I. Zabieg ten zmniejsza konflikt kostny, poprawia zakres ruchu palucha i redukuje dolegliwości bólowe.
W wybranych przypadkach wykonuje się również zabiegi osteotomii pierwszej kości śródstopia (Weila lub Youngswicka) i/lub paliczka bliższego (Moberga), które zmieniają korzystnie biomechanikę pierwszego promienia stopy odciążając uszkodzony staw.
W zaawansowanym stadium palucha sztywnego, gdy dochodzi do znacznego zniszczenia chrząstki i utraty funkcji stawu, metodą z wyboru jest artrodeza stawu MTP I. Polega ona na trwałym usztywnieniu stawu w ustawieniu funkcjonalnym, co pozwala skutecznie wyeliminować ból i przywrócić stabilny, wydolny chód.
Endoprotezoplastyka stawu palucha stosowana jest rzadko i wyłącznie w ściśle wyselekcjonowanych przypadkach, ze względu na ograniczone wskazania oraz trwałość efektów.
Dlaczego endoprotezoplastyka palucha nie jest standardowym leczeniem palucha sztywnego?
Endoprotezoplastyka stawu MTP I pozwala zachować ruchomość palucha, jednak wiąże się ryzykiem obluzowania i konieczności “rewizji” implantu czyli kolejnej operacji (najczęściej usztywnienia stawu z użyciem przeszczepu kości, by wypełnić lożę po usuniętej protezie).
Z tego powodu metoda ta jest stosowana wyłącznie u ściśle wyselekcjonowanych pacjentów, o niskich wymaganiach obciążeniowych i bez istotnych deformacji stopy. Obecnie w większości przypadków artrodeza stawu MTP I pozostaje rozwiązaniem bardziej trwałym i przewidywalnym funkcjonalnie.
Fizjoterapia – specyfika i rola
Fizjoterapia w leczeniu palucha sztywnego nie jest w stanie odbudować uszkodzonej chrząstki stawowej ani też przywrócić utraconej ruchomości w zaawansowanych stadiach choroby. Odgrywa jednak istotną rolę uzupełniającą, zarówno w leczeniu zachowawczym, jak i pooperacyjnym.
W postępowaniu zachowawczym celem fizjoterapii jest poprawa biomechaniki chodu, zmniejszenie przeciążeń oraz optymalizacja pracy całej kończyny dolnej. Terapia koncentruje się również na stawach sąsiednich, tkankach miękkich oraz kontroli wzorca ruchu.
Po leczeniu operacyjnym fizjoterapia ma istotne znaczenie dla powrotu pacjenta do sprawności funkcjonalnej. Obejmuje naukę prawidłowego przetaczania stopy, adaptację do zmienionej biomechaniki po zabiegu oraz stopniowe zwiększanie obciążenia w trakcie chodu.
W przypadku artrodezy stawu MTP I, rehabilitacja pozwala na szybkie wypracowanie stabilnego i bezbolesnego wzorca chodu, mimo trwałego usztywnienia palucha. Oczywiście funkcjonowanie pacjenta po usztywnieniu MTP I wymaga adaptacji np. odpowiedniego doboru obuwia i ograniczenia wykonywania określonych aktywności.
Rokowania i czas powrotu do sprawności
Powodzenie i efekty terapii zależą przede wszystkim od stadium zaawansowania choroby oraz zastosowanej metody leczenia. Wczesne rozpoznanie i właściwa kwalifikacja terapeutyczna pozwalają na długotrwałą kontrolę progresji zmian oraz utrzymanie funkcji stopy.
W leczeniu zachowawczym poprawa komfortu chodzenia może być odczuwalna w ciągu kilku tygodni, jednak nie prowadzi ono do cofnięcia zmian patologicznych w obrębie stawu. Faktyczna skuteczność leczenia zachowawczego ogranicza się do stadiów wczesnych i pośrednich deformacji.
Po leczeniu operacyjnym rokowanie jest na ogół dobre i przewidywalne:
- po cheilektomii pacjenci zwykle wracają do komfortowego chodzenia w ciągu 4–6 tygodni, z wyraźną redukcją bólu i poprawą zakresu ruchu;
- po osteotomiach pierwszej kości śródstopia, bezpośrednio po operacji przez 6 tyg. używa się obuwia pooperacyjnego (do czasu kontrolnego RTG potwierdzającego prawidłowe zrastanie się osteotomii), następnie powraca się do codziennego obuwia; rehabilitacja zaczyna się po wygojeniu rany pooperacyjnej w 3. tyg. po operacji; pełny powrót do sprawności zajmuje minimum 12 tyg.;
- po artrodezie stawu MTP I (stosownej w zaawansowanym stadium choroby) pełna adaptacja funkcjonalna następuje zazwyczaj w ciągu 3–4 miesięcy; mimo trwałego usztywnienia stawu większość pacjentów uzyskuje stabilny, bezbolesny chód oraz możliwość powrotu do codziennej aktywności.
Powikłania i zagrożenia
Powikłania i komplikacje mogą dotyczyć zarówno przebiegu i rozwoju choroby jak i jej leczenia. Ryzyko ich wystąpienia zależy od stadium zaawansowania zmian zwyrodnieniowych, trafności diagnozy i wskazań do leczenia oraz przestrzegania zaleceń terapeutycznych przez pacjenta.
Zagrożenia związane z nieleczonym lub zbyt późno leczonym paluchem sztywnym obejmują:
- narastanie bólu i sztywności palucha,
- postępującą degradację chrząstki stawowej i utratę funkcji stawu MTP I,
- utrwalenie zaburzeń chodu i przeciążenia innych struktur stopy,
- wtórne dolegliwości bólowe w obrębie śródstopia, stawu kolanowego lub kręgosłupa.
Możliwe ograniczenia i ryzyka leczenia zachowawczego:
- brak trwałej skuteczności w zaawansowanych stadiach choroby,
- postępująca progresja zmian mimo czasowej poprawy objawów,
- opóźnienie rozpoczęcia leczenia operacyjnego wpływające na jego rokowania.
Potencjalne powikłania leczenia operacyjnego mogą obejmować:
- utrzymywanie się lub nawrót dolegliwości bólowych,
- ograniczenie zakresu ruchu po zabiegach oszczędzających staw,
- zaburzenia gojenia tkanek miękkich lub zakażenie (rzadko),
- w przypadku artrodezy stawu MTP I – opóźniony zrost lub brak zrostu kostnego,
- w przypadku endoprotezoplastyki – ryzyko zużycia, niestabilności lub obluzowania implantu.
Kompleksowe leczenie palucha sztywnego w FORM – podsumowanie
Paluch sztywny (hallux rigidus) to choroba postępująca, która wpływa nie tylko na sam paluch, lecz także na biomechanikę całej stopy i kończyny dolnej. Skuteczność leczenia zależy od wczesnego rozpoznania, prawidłowej oceny stadium choroby oraz właściwej kwalifikacji do leczenia zachowawczego lub operacyjnego.
W FORM Grupa Lekarska leczenie palucha sztywnego prowadzone jest kompleksowo, przez zespół pod kierunkiem dr. n. med. Pawła Adamczyka, specjalizującego się w chirurgii stopy i leczeniu zaburzeń biomechaniki kończyny dolnej. Terapia opiera się na ścisłej współpracy lekarza z doświadczonymi, wyspecjalizowanymi fizjoterapeutami, którzy uczestniczą w leczeniu zachowawczym, jak i w przygotowaniu oraz rehabilitacji po zabiegach operacyjnych.
W ramach jednego zespołu lekarzy-specjalistów pacjent ma dostęp do ekspertów zajmujących się leczeniem kolan, bioder i kręgosłupa, co ma istotne znaczenie przy zaburzeniach chodu i przeciążeniach wtórnych.