Istnieją urazy lub kontuzje, które same w sobie mogą się wydawać nieszczególnie groźne – zwłaszcza gdy mamy do czynienia z ich lżejszymi przypadkami i incydentalnym wystąpieniem. Mimo to, nie powinno się ich bagatelizować. Ponieważ zaniedbania w ich leczeniu, które nie muszą w początkowych stadiach dawać niepokojących symptomów, z czasem mogą spowodować kolejne komplikacje i pogłębianie się początkowo niewielkiego problemu. To z kolei może prowadzić do nakładania się negatywnych efektów, do kolejnych, podobnych urazów i kumulacji pewnych czynników, które zaczynają zamieniać się w schorzenie, prowadzą do stanów przewlekłych i stopniowej degradacji struktur w określonej okolicy narządu ruchu. Przykładem takiej kontuzji jest skręcenie stawu skokowego, które nieleczone lub leczone nieprawidłowo może prowadzić do utraty bądź poważnego upośledzenia funkcji stawu skokowego. Wspólnie z dr. Pawłem Adamczykiem – specjalistą Form w dziedzinie ortopedii okolicy stopy i ortopedii sportowej, tłumaczymy jak dochodzi do powikłań skręcenia stawu skokowego prowadzących do niestabilności stawu skokowego oraz w jaki sposób można je leczyć.
Co to jest niestabilność stawu skokowego?
Niestabilność stawu skokowego jest poważną chorobą, która rozwija się stopniowo w wyniku powikłań, komplikacji lub nieprawidłowości w leczeniu skręcenia stawu skokowego. Do niestabilności stawu dochodzi z czasem pod wpływem nawarstwiających się, początkowo drobnych a następnie coraz poważniejszych urazów więzadeł i ścięgien tworzących torbę stawu skokowego. Z czasem zerwane więzadła i ścięgna przestają się zrastać lub powstałe blizny nie mają już wystarczającej elastyczności i wydolności. W efekcie staw się „otwiera”, przestaje być trzymany przez struktury elastyczne, staje się luźny i ulega coraz częstszym urazom, które nieustannie pogłębiają problem. W skrajnym przypadku dochodzi do przewlekłej niestabilności stawu skokowego i utraty jego funkcji.
W jaki sposób rozwija się niestabilność stawu skokowego?
Proces powstawania niestabilności stawu skokowego jest klasycznym „efektem kuli śniegowej”. Początkowo niewielkie urazy, drobne problemy, zaczynają się nakładać i potęgować. Pierwsze skręcenie doprowadza do zerwania więzadeł, więzadła nie są wygojone prawidłowo lub są osłabione, dochodzi do kolejnego skręcenia, które jest rozleglejsze, struktury torby stawowej ulegają dalszemu osłabieniu a wraz z nimi zaburzeniu ulega równowaga i siła wynikające ze współdziałania struktur mięśniowych, więzadłowych i kostnych w obrębie stawu skokowego, dochodzi do kolejnej kontuzji. Proces ten rozwija się a zazębiające się, negatywne czynniki prowadzą do pogłębiania się problemu. Staw przestaje poprawnie funkcjonować i dochodzi do częstych skręceń.
Objawy niestabilności stawu skokowego
Paradoksalnie skręcenia, do których dochodzi w już rozwijającej się lub powstałej niestabilności stawu skokowego są mało objawowe. Zupełnie inaczej niż w przypadku pierwszego poważnego skręcenia stawu skokowego kiedy występuje wyraźnie „chrupnięcie”, silny ból, widoczny obrzęk, zasinienie – w przypadku niestabilności, staw po prostu „ucieka” bez szczególnych objawów. Jest to sytuacja o tyle niekorzystna, że przy każdym takim skręceniu dochodzi do kolejnych urazów chrząstki w stawie skokowym, zaczynają chorować inne struktury dookoła stawu skokowego.
Pojawiają się problemy z mięśniami strzałkowymi, które wspomagają więzadła w stabilizacji stawu skokowego w tym w niestabilności bocznej. Mięśnie te zaczynają ulegać przeciążeniom, w konsekwencji pojawiają się zmiany degeneracyjne polegające na ich nadrywaniu. Dochodzi również do zapalenia pochewki, które jest dodatkowym źródłem bólu. Zaczyna pojawiać się efekt kumulacji – zaczynają chorować coraz to nowe struktury. Dlatego niestabilność stawu skokowego powinna być od razu leczona. Tylko w ten sposób można zatrzymać rozwój zmian patologicznych i odbudowywać funkcje stawu.
Diagnostyka niestabilności stawu skokowego
Stwierdzenie niestabilności stawu skokowego jest ściśle związane z historią urazów, których doznał pacjent. Jeżeli doszło do jednego bądź większej ilości urazów skrętnych w obrębie stawu i te urazy się pojawiają to raczej nie ma wątpliwości, że choroba zaczyna się rozwijać lub jeż w jakimś stopniu zaawansowania. Ale to dopiero początek prawidłowo przeprowadzonej diagnostyki. Należy ocenić stopień tej niestabilności. Oceny takiej dokonuje się na podstawie specjalnych testów.
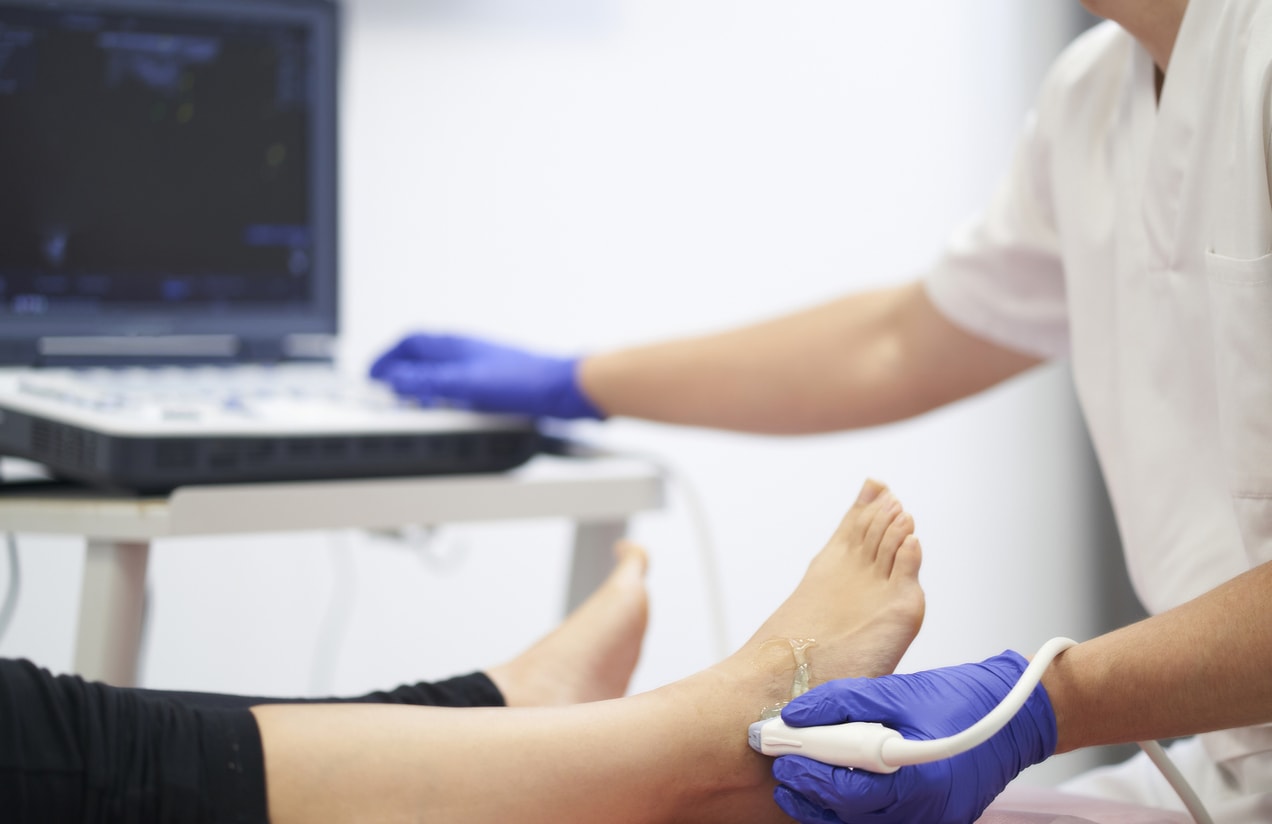
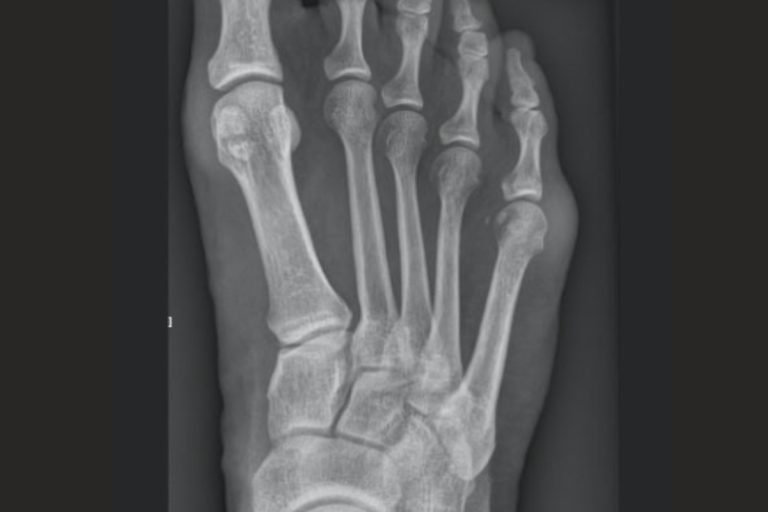
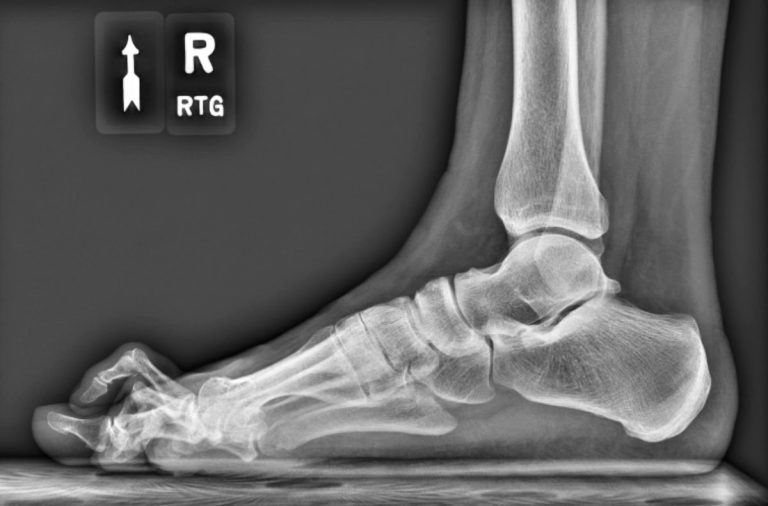
Testy na niestabilność stawu skokowego to przede wszystkim: test szufladkowy przedni i test pochylenia bloczka kości skokowej. Testy takie może przeprowadzić doświadczony fizjoterapeuta, najlepiej sportowy. Kolejnym elementem wnikliwej diagnostyki jest badanie stawu „w rękach” czyli palpacyjne. Staranne wyczucie stawu w dłoniach przez doświadczonego ortopedę pozwala określić stopień i charakter niestabilności. Wymienione badania powinny zostać potwierdzone badaniami obrazowymi RTG, USG lub rezonansem magnetycznym. Pozwalają one precyzyjnie określić stopień i rozległość zmian.
Jak wygląda leczenie niestabilności stawu skokowego?
W przypadku stwierdzenia objawowej, przewlekłej niestabilność stawu skokowego zalecane jest leczenie operacyjnie. Jeśli chodzi o wybór postępowania i procedury to czynnikami decydującymi są: rodzaj uszkodzeń, stopień uszkodzeń oraz rodzaj struktur, które uległy uszkodzeniu. Określa się je precyzyjnie na podstawie badań obrazowych.
Jeśli chodzi o podejście do samej operacji i wybór metody to najczęściej stosowane są: reinsercje czyli „doszycie” więzadeł, rekonstrukcje, przeszczepy ścięgien naturalnych lub wzmocnienie z użyciem taśm syntetycznych w przypadkach gdy kikut więzadła jest mocno zdegenerowany, lub gdy zależy nam na szybszej i bardziej agresywnej rehabilitacji pooperacyjnej. Stosowanie taśm, nie może zastąpić więzadła nienadającego się do zszycia, ale ma je wspierać w gojeniu i wzmacniać – jest to metoda Internal Brace, która pozwala stworzyć warunki do odtworzenia funkcji naturalnego więzadła – w pewnym sensie je odciążyć. Nie tworzymy całkowicie sztucznego więzadła ale wzmacniamy naturalne dzięki użyciu taśm będących „pasami bezpieczeństwa” dla uszkodzonej tkanki.
W sytuacjach, w których nie ma możliwości wsparcia naturalnych tkanek – np. nie dysponujemy kikutem, należy wykonać pełną rekonstrukcję więzadeł, w której zastąpimy więzadło tkanką naturalną bądź syntetyczną. Tkanki naturalne to najczęściej jedno ze ścięgien pobrane z innej okolicy narządu ruchu, np. z gęsiej stopy (okolica kolana, jak do rekonstrukcji więzadła krzyżowego przedniego) lub z banku tkanek. Tkanki syntetyczne to różnego rodzaju taśmy zastępujące lub wspierające więzadła.
Dostępnych technik i procedur operacyjnych jest bardzo dużo, są wciąż doskonalone i modyfikowane.
Operacje, które mają na celu przywrócenie stabilizacji stawu skokowego niekiedy równolegle obejmują naprawę uszkodzeń powstałych już w wyniku trwającej niestabilności. Są to najczęściej operacje uszkodzonych ścięgien i chrząstki stawu skokowego.
Rehabilitacja po leczeniu operacyjnym niestabilności stawu skokowego i powrót do sprawności
Leczenie czysto ortopedyczne, operacyjne powinno płynnie przechodzić w proces rehabilitacyjny. Po typowej stabilizacji stawu skokowego przy niestabilności bocznej i przeprowadzeniu operacji Bröstroma, która polega na doszyciu więzadła w miejsce, z którego zostało ono oderwane, pacjent ma cześciowo unieruchomioną stopę w odpowiednio dobranej ortezie. Stan taki trwa do 4. tygodnia od operacji. Ale już wcześniej można rozpocząć leczenie fizjoterapeutyczne. Po 6. tygodniu fizjoterapia może przybierać na intensywności. Powinien być to moment, w którym pacjent odzyskuje podstawową sprawność życiową i może rozpocząć terapię zmierzającą do odzyskania sprawności sportowej. Powrót do pełnej aktywności treningowej i ponownego uprawiania sportu jest w dużej mierze uzależniony od tego w jaki sposób funkcjonalnie ten staw jest stabilizowany, w jaki sposób działają mechanizmy stabilizacji funkcjonalnej ukształtowane w procesie fizjoterapii i treningu medycznego, które wspomagają więzadło w jego funkcji. Zazwyczaj jest to co najmniej trzy miesiące.
Ryzyko nawrotu niestabilności stawu skokowego
Niebezpieczeństwo nawrotu niestabilności jest duże. Podobnie jak duże jest ryzyko skręcenia stawu skokowego. To oczywiście zależy od specyfiki uprawianego sportu i sposobu w jaki to robimy. Wszystko można urwać. Przyłożenie odpowiednio dużej siły w niesprzyjających okolicznościach spowoduje ponowne uszkodzenie lub całkowite zerwanie więzadeł. Ryzyko to można zmniejszać stosując wzmocnienia taśmami na etapie operacji i budowę solidnej stabilizacji funkcjonalnej na poziomie fizjoterapii i procesu rehabilitacyjnego prowadzonego pod kątem sportowym. To szczególnie ważny element – nie tylko leczenia ale przede wszystkim profilaktyki.
Stabilizacja funkcjonalna
Stabilizacja funkcjonalna to zbiór automatycznych odruchów mięśniowych, które pozwalają na odpowiedni balans ciałem i przeciwdziałanie groźnym przeciążeniom mogącym spowodować skręcenie stawu skokowego. W momencie gdy dochodzi do przeciążenia pod wpływem określonej siły działającej w okolicy stawu skokowego i stopy, struktury tworzące torbę stawową ulegają gwałtownemu napięciu w celu utrzymania stawu na miejscu. W tym samym momencie powinny zadziałać mięśnie stabilizujące staw skokowy kompensując te niebezpieczne siły i wspierając torbę stawową. Struktury więzadłowe i mięśniowe współdziałają absorbując siłę przeciążenia i chroniąc staw. Tak dział stabilizacja funkcjonalna – jest takim aktywnym systemem bezpieczeństwa narządu ruchu.
Funkcjonalna reakcja ciała w sytuacji poślizgnięcia się powoduje, że nie upadamy, że wychodzimy z tego poślizgu odruchowo, nie zdając sobie sprawy w jaki sposób to zrobiliśmy. To są odruchy, które można zbudować i wzmacniać, zapobiegając urazom.
Służy temu odpowiedni trening. Pozwala on także wzmacniać impulsy pochodzące ze stawu, odpowiednio na nie reagować. W przypadku gdy zniszczeniu uległy struktury czucia głębokiego w więzadle, stabilizacja funkcjonalna ma na celu przekierowanie impulsów z innych receptorów lub wzmocnienie wrażliwości tych, które pozostały nienaruszone.
Stabilizacja funkcjonalna jest jak trening koordynacyjny – pozwala nauczyć organizm pożądanych odruchów. Dlatego jest to tak potężne i skuteczne narzędzie w zapobieganiu nawrotom niestabilności stawu skokowego.
Niestabilność stawu skokowego a skręcenie stawu skokowego
Niestabilność i skręcenie stawu skokowego pozostają wobec siebie w ścisłej zależności. Skręcenie stawu skokowego to uraz, na tle którego rozwija się przewlekła choroba jaką jest niestabilność stawu skokowego. Skręcenie stawu nie musi być równoznaczne z początkiem niestabilności chociaż może być jego bezpośrednią przyczyną.
Jeśli skręcenie stawu nie zostanie zbagatelizowane przez pacjenta, co więcej, będzie prawidłowo wyleczone i wygojone a sam proces terapeutyczny będzie wykorzystany do tego żeby wzmocnić lub zbudować stabilizację funkcjonalną – ryzyko rozwinięcia się niestabilności stawu skokowego zmniejsza się diametralnie.
Sytuacją odwrotną jest zaniedbanie leczenia skręcenia stawu skokowego lub jego niewłaściwe diagnozowanie, rozpoznanie i prowadzenie. Ryzyko ponownej kontuzji będzie wyższe a jej wystąpienie będzie prowadziło nieuchronnie w kierunku niestabilności stawu skokowego.
Leczenie skręcenia stawu skokowego jest stosunkowo proste a przede wszystkim rzadko kiedy wymaga operacji. Leczenie niestabilności – zwłaszcza zaawansowanej i przewlekłej – to konieczność przeprowadzenia precyzyjnej operacji wymagającej od ortopedy doświadczenia w tego typu zabiegach.
Rozsądek, rozwaga, świadomość następstw i sekwencji możliwych zdarzeń oraz solidne przygotowanie fizyczne są w stanie uchronić nas przed jednym i drugim.